Содержание
- Несахарный диабет клинические рекомендации
- Несахарный диабет – все особенности редкой болезни
- Сахарный и несахарный диабет – отличия
- Формы несахарного диабета
- Почечный несахарный диабет
- Центральный несахарный диабет
- Несахарный диабет – причины
- Несахарный диабет – симптомы
- Несахарный диабет – диагностика
- Несахарный диабет – анализы
- Несахарный диабет – лечение
- Несахарный диабет – лечение, препараты
- Несахарный диабет – народные средства лечения
- Несахарный диабет – диета
- Несахарный диабет – осложнения
- Прогноз несахарного диабета
- Современные принципы лечения центрального несахарного диабета у детей и подростков
- Несахарный диабет: симптомы, диагностика и лечение
- Вазопрессин: эффекты и основы физиологии
- Классификация несахарного диабета
- Причины и механизмы развития несахарного диабета
- Клинические проявления несахарного диабета
- Диагностика несахарного диабета
- Дифференциальная диагностика при несахарном диабете
- Лечение несахарного диабета
- Прогноз при несахарном диабете
- К какому врачу обратиться
- Несахарный диабет
Несахарный диабет клинические рекомендации
Центральный несахарный диабет (ЦНД) – это тяжелое заболевание гипоталамо-гипофизарной системы, имеющее в своей основе дефект синтеза или секреции антидиуретического гормона (АДГ). Распространенность ЦНД варьирует от 0,004–0,01%. Заболевание чаще встречается у женщин, чем у мужчин, и начинается в 20–30-летнем возрасте [17].
Синтез и секреция антидиуретического гормона
Антидиуретический гормон вазопрессин синтезируется в супраоптических и паравентрикулярных ядрах гипоталамуса. Связываясь с белком-носителем нейрофизином, комплекс АДГ-нейрофизин в виде гранул транспортируется к терминальным расширениям аксонов нейрогипофиза и срединного возвышения. В контактирующих с капиллярами окончаниях аксонов происходит накопление АДГ.
Секреция АДГ зависит от осмоляльности плазмы, циркулирующего объема крови и уровня АД. На изменения электролитного состава крови реагируют осмотически чувствительные клетки, находящиеся в околожелудочковых отделах переднего гипоталамуса.
Повышенная активность осморецепторов при повышении осмоляльности крови стимулирует вазопрессинергические нейроны, из окончаний которых в общий кровоток выделяется вазопрессин. В физиологических условиях осмоляльность плазмы находится в пределах 282–300 мОсм/кг [5]. В норме порогом для секреции АДГ является осмоляльность плазмы крови начиная с 280 мОсм/кг.
Более низкие значения для секреции АДГ могут наблюдаться при беременности, острых психозах, онкологических заболеваниях. Снижение осмоляльности плазмы, вызванное приемом большого количества жидкости, подавляет секрецию АДГ. При уровне осмоляльности плазмы более 295 мОсм/кг отмечаются повышение секреции АДГ и активация центра жажды (рис. 1).
Контролируемый осморецепторами сосудистого сплетения передней части гипоталамуса активированный центр жажды и АДГ препятствует дегидратации организма [18].
Регуляция секреции вазопрессина зависит и от изменений объема крови. При кровотечениях существенное влияние на секрецию вазопрессина оказывают волюморецепторы, расположенные в левом предсердии.
В сосудах АД действует через V1-бароосморецепторы, которые располагаются на гладкомышечных клетках сосудов. Вазоконстрикторное действие вазопрессина при кровопотере обусловлено сокращением гладкомышечного слоя сосуда, что препятствует падению АД.
При снижении АД более чем на 40% отмечается повышение уровня АДГ, в 100 раз превышающее значение его базальной концентрации [1, 3]. На повышение АД реагируют барорецепторы, расположенные в каротидном синусе и дуге аорты, что в конечном итоге приводит к снижению секреции АДГ.
Кроме этого, АДГ участвует в регуляции гемостаза, синтезе простагландинов, способствует высвобождению ренина [6].
Ионы натрия и маннитол являются мощными стимуляторами секреции вазопрессина. Мочевина не влияет на секрецию гормона, а глюкоза приводит к торможению его секреции [3].
Механизм действия антидиуретического гормона
АДГ является самым важным регулятором задержки воды и обеспечивает гомеостаз жидкости совместно с предсердным натрийуретическим гормоном, альдостероном и ангиотензином II.
Главный физиологический эффект вазопрессина заключается в стимуляции реабсорбции воды в собирательных канальцах коркового и мозгового слоя почек против осмотического градиента давления [6].
В клетках почечных канальцев АДГ действует через V2-барорецепторы (вазопрессиновые рецепторы 2 типа), которые располагаются на базолатеральных мембранах клеток собирательных канальцев.
Взаимодействие АДГ с V2-рецепторами приводит к активации вазопрессинчувствительной аденилатциклазы и повышению продукции циклического аденозинмонофосфата (АМФ).
Циклический АМФ активизирует протеинкиназу, А, которая в свою очередь стимулирует встраивание белков водных каналов, аквапорина-2 в апикальную мембрану клеток.
Это обеспечивает транспорт воды из просвета собирательных трубочек в клетку и далее: через находящиеся на базолатеральной мембране белки водных каналов аквапорина-3 и аквапорина-4 вода транспортируется в межклеточное пространство, а затем в кровеносные сосуды. В результате образуется концентрированная моча с высокой осмоляльностью (рис. 2).
Осмотическая концентрация — это суммарная концентрация всех растворенных частиц. Она может трактоваться как осмолярность и измеряться в осмоль/л или как осмоляльность — в осмоль/кг.
Различие между осмолярностью и осмоляльностью заключается в способе получения данной величины. Для осмолярности — это расчетный способ по концентрации основных электролитов в измеряемой жидкости.
Формула расчета осмолярности:
Осмолярность = 2 х {Na (ммоль/л) + К (ммоль/л)} + глюкоза (ммоль/л) + мочевина (ммоль/л) + 0,03 х общий белок (г/л) [5].
Осмоляльность плазмы, мочи и других биологических жидкостей — это осмотическое давление, зависящее от количества ионов, глюкозы и мочевины, которое определяется с помощью прибора осмометра. Осмоляльность меньше осмолярности на величину онкотического давления.
При нормальной секреции АДГ осмолярность мочи всегда выше 300 мОсм/л и может увеличиваться даже до 1200 мОсм/л и выше. При дефиците АДГ осмолярность мочи ниже 200 мосм/л [4, 5].
Этиологические факторы центрального несахарного диабета
Среди первичных причин развития ЦНД выделяют наследственную семейную форму заболевания, передаваемую по аутосомно-доминантному или аутосомно-рецессивному типу наследования.
Наличие заболевания прослеживается в нескольких поколениях и может затрагивать ряд членов семьи, оно обусловлено мутациями, приводящими к изменениям в строении АДГ (DIDMOAD- синдром).
Врожденные анатомические дефекты развития среднего и промежуточного мозга также могут быть первичными причинами развития ЦНД. В 50–60% случаев первичную причину ЦНД установить не удается — это так называемый идиопатический несахарный диабет [17].
Среди вторичных причин, приводящих к развитию ЦНД, называют черепно-мозговую травму (сотрясение головного мозга, травма глазницы, перелом основания черепа).
Развитие вторичного НСД может быть связано с состояниями после транскраниальной или транссфеноидальной операций на гипофизе по поводу таких опухолей головного мозга, как краниофарингиома, пинеалома, герминома, приводящих к сдавлению и атрофии задней доли гипофиза [12].
Воспалительные изменения гипоталамуса, супраоптикогипофизарного тракта, воронки, ножки, задней доли гипофиза также являются вторичными причинами развития ЦНД.
Ведущим фактором в возникновении органической формы заболевания является инфекция. Среди острых инфекционных заболеваний выделяют грипп, энцефалит, менингит, ангину, скарлатину, коклюш; среди хронических инфекционных заболеваний — туберкулез, бруцеллез, сифилис, малярию, ревматизм [9, 10].
Среди сосудистых причин ЦНД можно назвать синдром Шиена, нарушения кровоснабжения нейрогипофиза, тромбозы, аневризмы.
В зависимости от анатомической локализации ЦНД может быть постоянным или транзиторным. При повреждении супраоптического и паравентрикулярных ядер функция АДГ не восстанавливается.
В основе развития нефрогенного НД лежат врожденные рецепторные или ферментативные нарушения дистальных канальцев почек, приводящие к резистентности рецепторов к действию АДГ.
При этом содержание эндогенного АДГ может быть нормальным или повышенным, а прием АДГ не устраняет симптомы заболевания.
Нефрогенный НД может встречаться при длительно текущих хронических инфекциях мочевыводящих путей, мочекаменной болезни (МКБ), аденоме предстательной железы.
Симптоматический нефрогенный НД может развиться при заболеваниях, сопровождающихся повреждением дистальных канальцев почек, таких как серповидно-клеточная анемия, саркоидоз, амилоидоз. В условиях гиперкальциемии снижается чувствительность к АДГ и уменьшается реабсорбция воды.
Психогенная полидипсия развивается на нервной почве преимущественно у женщин менопаузального возраста (табл. 1). Первичное возникновение жажды обусловлено функциональными нарушениями в центре жажды [14]. Под влиянием большого количества жидкости и увеличения объема циркулирующей плазмы посредством барорецепторного механизма происходит снижение секреции АДГ.
Исследование мочи по Зимницкому у этих пациентов выявляет снижение относительной плотности, тогда как концентрация натрия и осмолярность крови остается нормальной или пониженной.
При ограничении употребления жидкости самочувствие больных остается удовлетворительным, при этом уменьшается количество мочи, а ее осмолярность повышается до физиологических пределов [11].
Клиническая картина центрального несахарного диабета
Для манифестации НД необходимо снижение секреторной способности нейрогипофиза на 85% [2, 8].
Основными симптомами НД являются обильное учащенное мочеиспускание и сильная жажда. Часто объем мочи превышает 5 л, может даже достигать 8–10 л в сутки.
Гиперосмолярность плазмы крови стимулирует центр жажды. Пациент не может обходиться без приема жидкости более 30 мин. Количество выпитой жидкости при легкой форме заболевания обычно достигает 3–5 л, при средней степени тяжести — 5–8 л, при тяжелой форме — 10 л и более. Моча обесцвечена, ее относительная плотность — 1000–1003 г/л.
В условиях избыточного употребления жидкости у больных снижается аппетит, происходит перерастяжение желудка, снижается желудочно-кишечная секреция, замедляется моторика ЖКТ, развиваются запоры.
При поражении гипоталамической области воспалительным или травматическим процессом наряду с НД могут наблюдаться и другие нарушения, такие как ожирение, патология роста, галакторея, гипотиреоз, сахарный диабет (СД) [3, 5]. При прогрессировании заболевания обезвоживание приводит к сухости кожи и слизистых, уменьшению слюно- и потоотделения, развитию стоматитов и назофарингитов.
При резком обезвоживании начинают нарастать общая слабость, сердцебиение, отмечается снижение АД, быстро усиливается головная боль, появляется тошнота. Больные становятся раздражительными, могут быть галлюцинации, судороги, коллаптоидные состояния.
Диагностика центрального несахарного диабета
Для подтверждения диагноза на первом этапе обследования должны быть исключены наиболее частые причины нефрогенного НД (сахарный диабет, гиперкальциемия, гипокалиемия, воспалительные заболевания почек). При выявлении гиперосмолярности плазмы (более 3000 мОсм/кг), гипернатриемии и гипоосмолярности мочи (100–200 мОсм/кг) переходят ко второму этапу обследования [5].
На этом этапе обследования проводят пробу с дегидратацией (проба с сухоедением) для исключения первичной полидипсии и тест с десмопрессином для исключения нефрогенного НД.
Классическая проба с сухоедением заключается в запрещении употребления любой жидкости в течение 6–14 ч. До и в ходе теста (каждые 1–2 ч) измеряются масса тела, АД, пульс, определяется осмоляльность плазмы крови, содержание натрия в плазме крови, объем и осмоляльность мочи. Проба с сухоедением прекращается при потере пациентом массы тела более 5%, невыносимой жажде, нарастании содержания натрия и повышении осмоляльности крови выше границ нормы. Если в ходе пробы осмоляльность крови > 300 мОсм/кг, уровень натрия >145 ммоль/л, при этом осмоляльность мочи
Несахарный диабет – все особенности редкой болезни
Под диабетом подразумевают заболевание, для которого характерно повышенное мочеотделение. Существует два вида диабета со сходным названием: сахарный и несахарный, однако, кроме схожести названий, эти болезни имеют мало общего, а в чем-то являются противоположностями. Несахарный диабет имеет другую этиологию, проявляется иными признаками и нуждается в особой системе лечения.
Сахарный и несахарный диабет – отличия
Сахарный и несахарный диабет характеризуются усиленным мочеотделением. Сам термин диабет переводится, как «проходить сквозь». При этом между сахарным и несахарным диабетом существует ряд важных отличий:
Формы несахарного диабета
Несахарный диабет развивается при недостаточной работе гормона вазопрессина. В зависимости от того, в каком участке организма имеются нарушения, выделяют такие две формы заболевания:
Почечный несахарный диабет
Нефрогенный несахарный диабет считается редким заболеванием. Он образуется в результате генетических изменений или как побочный эффект приема лекарств.
Почки перестают реагировать на гормон и образуют большое количество гипотонической мочи. Организм теряет в недопустимых количествах жидкость и соль, поэтому больной начинает часто испытывать жажду.
Не назначенное вовремя лечение может привести у детей к отставанию в развитии, а у взрослых – к неврологическим нарушениям.
Центральный несахарный диабет
Центральный несахарный диабет, патогенез и лечение стали усиленно изучать в последнее время по причине увеличения количества заболеваний. Это связано с ростом количества операций на головном мозге и травм головы.
Гормон вазопрессин выделяется организмом по мере необходимости и реагирует на мельчайшие изменения в состоянии плазмы крови.
При центральном несахарном диабете отмечается дефект секреции вазопрессина, в результате чего моча выделяется постоянно.
Несахарный диабет – причины
Диабет несахарного типа может возникать вследствие различных причин. В редких случаях врачам не удается выявить этиологию, повлекшую за собой повышенное мочеотделение. Распространенными причинами заболевания являются:
- сбой в работе гипоталамуса как осложнение после инфекционных заболеваний;
- сотрясение, опухоли или воспаление мозга, травмы головы;
- осложнение после нейрохирургических операций;
- нарушение кровообращения в головном мозге;
- заболевания почек: опухоли, воспаления, кисты, дегенеративные изменения;
- побочное действие лекарственных средств;
- врожденные патологии почек или отделов головного мозга.
Несахарный диабет – симптомы
Несахарный диабет, признаки которого проявляют себя очень остро, диагностируется уже на первых порах появления заболевания. Основными симптомами несахарного типа этого заболевания являются жажда и частое мочеиспускание. Мочи может выделяться до 30 литров в день, что причиняет больному неудобства и вызывает у него беспокойство. Другими симптомами несахарного диабета являются:
- увеличенный размер мочевого пузыря;
- тревожность, нервозность;
- сонливость либо проблемы со сном;
- сниженная выработка пота;
- недостаточное артериальное давление;
- слабый аппетит;
- сухая кожа и слизистые по причине обезвоживания;
- нарушения менструального цикла у женщин и слабая потенция у мужчин.
Несахарный диабет – диагностика
Диагноз «несахарный диабет» врач может заподозрить, опираясь на жалобы пациента. Постоянная жажда и выделение большого количества мочи являются основными признаками наличия данного заболевания. Для подтверждения подозрения назначают такие виды диагностики:
- пробу Зимницкого, которая помогает уточнить количество выделяемой мочи, относительную плотность и гипонатрийурию;
- анализ крови на содержание кальция, калия и глюкозы;
- тест с сухоядением;
- рентген и МРТ головного мозга;
- УЗИ и КТ почек, в редких случаях — биопсия почек.
Несахарный диабет – анализы
Гипергликемия, гипогликемия – несахарный диабет схожи некоторыми основными симптомами. При подозрении на несахарный диабет следует провести ряд анализов:
- общий анализ крови (будет повышен гемоглобин, количество эритроцитов и лейкоцитов);
- общий анализ мочи для того, чтобы убедиться в отсутствии ацетона и сахара;
- анализ крови на биохимию и гормоны (несахарный диабет характеризуется увеличением количества натрия, калия, хлоридов, ренина);
- глюкозотолерантный тест для определения уровня сахара;
- тест с адиурекрином или питуитрином: уменьшение чувства жажды и количества мочеиспусканий подскажет о наличии несахарного диабета;
- тест с сухоядением;
- тест с десмопрессином.
Несахарный диабет – лечение
Перед тем, как лечить несахарный диабет, важно установить, какова первопричина заболевания.
При заболевании, проистекающем из-за проблем в выработке головным мозгом гормона вазопрессина, назначаются препараты с синтетическим аналогом гормона.
Если источник болезни кроется в нарушении усвоения гормона почками, врач назначает прием тиазидных диуретиков, задача которых заключается в контроле выработки мочи. Несахарный диабет – клинические рекомендации
Для тех пациентов, которым поставлен диагноз несахарный диабет, рекомендации, как себя вести и как питаться, играют важную роль. Врачи советуют таким больным обратить внимание на следующие аспекты:
Несахарный диабет – лечение, препараты
Основные лекарства при несахарном диабете – это препараты, заменяющие гормон вазопрессин. Искусственный гормон имеет продолжительное действие и малое количество побочных эффектов. Он находится в таких лекарствах:
- Адиуретин – капли в нос, обладающие длительным действием;
- Десмопрессин – таблетки, с более низкой биологической активностью по сравнению с каплями;
- Минирин – лекарство, активно применяющееся при полиурии любой природы;
- Эмосинт – препарат для инъекций.
Названные препараты применяются при несахарном диабете центральной формы. Несахарный диабет, возникший на фоне воспаления, лечится при помощи антибиотиков и нестероидных противовоспалительных средств: Ибупрофена, Индометацина. При нефрогенной форме диабета назначают лечение тиазидными диуретиками:
Несахарный диабет – народные средства лечения
Заболевание несахарный диабет, имеющий нефрогенную или центральную формы, не поддается полному излечению. С помощью народных средств можно уменьшить чувство жажды, улучшить работу головного мозга, избавиться от бессонницы.
Несахарный диабет – диета
Диета при несахарном диабете является противоположностью питания при сахарной форме заболевания. Рацион больного должен включать быстрые и трудно расщепляемые углеводы, жиры и небольшое количество белковых продуктов.
Задача питания при таком заболевании – восполнение потребностей организма, насыщение необходимыми витаминами и микроэлементами. Сухофрукты, рыба, кисломолочная продукция и орехи помогут поддержать ослабленный организм.
Питаться следует маленькими порциями через 3 часа, что составит 6 приемов пищи за сутки. Приготовление пищи лучше осуществлять на пару или в духовке. Следует избегать жареных, острых, соленых и копченых блюд.
Пить при этом необходимо не менее 2,5 литров в день. Больному не приходится напоминать о необходимости употребления жидкости, так как жажда является его постоянным спутником.
Из жидкости полезно употреблять морсы, соки, компоты, кисели. фото4
Несахарный диабет – осложнения
Осложнения несахарного диабета опасны обезвоживанием и всеми исходящими из этого последствиями.
По мере развития заболевания болезнь образует замкнутый круг: растет жажда, но чем больше больной пьет жидкости, тем сильнее вода выделяется, не восполняя потребности организма.
Как следствие, у пациента наблюдается слабость, учащенное сердцебиение, неврологические нарушения, одышка. Если не предпринять в этот период действий для лечения, организм погибает от отсутствия необходимой жидкости.
Прогноз несахарного диабета
Ответ на вопрос о том, можно ли вылечить несахарный диабет у взрослых и детей, зависит от того, каково происхождение заболевания:
Что такое геморрой, и как лечить все виды заболевания?Зная, что такое геморрой и какие опасности таит в себе данный недуг, можно уберечь себя от серьезных проблем со здоровьем. Полезно изучить причины развития этого заболевания и характерные для него симптомы.
Болит горло – чем лечить, и как быстро избавиться от боли?Узнайте, что делать, когда болит горло – чем лечить в зависимости от причины возникновения этого симптома. Выберите самые быстродействующие фармакологические препараты, приготовьте эффективные народные средства по проверенным рецептам.
Стафилококк – что это такое, и всегда ли опасна бактерия?Не всем известно, стафилококк – что это за инфекция, какие виды бактерий несут угрозу здоровью человека. В зависимости от штамма может отличаться и клиническая картина, и методы лечения, среди которых самой эффективной является антибиотическая терапия.
Лучевая болезнь – причины и лечение острой и хронической формЛучевая болезнь – крайне опасная патология, которая часто приводит к быстрому летальному исходу. Прочитайте о формах и причинах этого заболевания, его специфических симптомах. Запомните процедуру первой помощи при поражении радиацией.
Современные принципы лечения центрального несахарного диабета у детей и подростков
В настоящее время для лечения центрального несахарного диабета у детей и подростков используется синтетический аналог природного антидиуретического гормона аргинин-вазопрессина – десмопрессин.
Основной формой выпуска десмопрессина являются таблетки (Минирин). Недавно на отечественном рынке появились подъязычные таблетки Минирина, не уступающие по эффективности и удобству применения таблетированной форме препарата.
Перевод с таблетированной формы на таблетки подъязычные осуществлялся по данной схеме
Центральный несахарный диабет – полиэтиологическое заболевание, характеризующееся повышенным потреблением жидкости и повышенным выделением мочи (более 2 л/м2 или 2,5–3 мл/кг/час), развивающееся вследствие недостаточной секреции антидиуретического гормона [1, 2, 3, 4]. Выделяют следующие причины центрального несахарного диабета:
- наследственные (семейные формы, обусловленные мутацией гена аргинин-вазопрессина, DIDMOAD-синдром);
- врожденные аномалии строения гипоталамо-гипофизарной области (септико-оптическая дисплазия, голопрозэнцефалия и др.);
- объемные образования хиазмально-селлярной области (краниофарингиомы, герминомы, ганглиобластомы, макроаденомы и др.) и состояния после их хирургического удаления;
- воспалительные заболевания (гистиоцитоз Х, аутоиммунный гипофизит и др.);
- следствие черепно-мозговых травм;
- идиопатические.
Структура и функции природного антидиуретического гормона
Антидиуретический гормон (АДГ) (аргинин-вазопрессин (АВП), вазопрессин) играет основную роль в регуляции водно-электролитного баланса в организме. Он является циклическим нонапептидом (Cys-Tyr-Phe-Gln-Asn-Cys-Pro-Arg-Gly), который соединен двумя дисульфидными мостиками между аминокислотами цистеина в позициях 1 и 6.
Впервые структуру АДГ описал в 50-х гг. XX в. американский биохимик В. Дю Виньо (Vincent du Vigneaud). В 1955 г. за свое открытие в области биохимии он получил Нобелевскую премию. АДГ кодируется геном, картированным на 20-й хромосоме (20p13). Ген состоит из 3 экзонов и 2 интронов.
Он кодирует препро-АВП, который состоит из сигнального пептида (1–19 кодон), АВП (20–28 кодон), нейрофизина II (НФ II) (30–124 кодон) и С-терминального гликопептида – копептина (126–164 кодон).
Гормон продуцируется в крупноклеточных нейронах супраоптических и паравентрикулярных ядер гипоталамуса и транспортируется вместе с белком-переносчиком нейрофизином-2 по аксонам в заднюю долю гипофиза, откуда секретируется в кровеносное русло [1, 4, 5].
АДГ индуцирует разнообразные действия: оказывает антидиуретический эффект в почках, стимулирует печеночный гликогенолиз, сокращает гладкомышечные клетки сосудов и мезангиальные клетки и влияет на агрегацию тромбоцитов. Эти действия АДГ опосредуются через рецепторы. Выделяют три подтипа рецепторов: V1a, V1b и V2.
V1-рецепторы экспрессируются в печени, гладких мышцах сосудов, головном мозге, мезангиальных клетках и тромбоцитах. V2-рецепторы обнаружены исключительно в почках.
V1b-рецептор экспрессируется на аденокортикотрофах, модулируя высвобождение адренокортикотропного гормона (АКТГ), бета-эндорфинов и пролактина из передней доли гипофиза [6].
Исторические этапы лечения центрального несахарного диабета
В настоящее время основным способом лечения детей и подростков с центральным несахарным диабетом является заместительная гормональная терапия препаратами аргинин-вазопрессина. В 1913 г.
были получены сообщения из Германии и Италии об уменьшении диуреза у пациентов с несахарным диабетом при использовании экстракта из задней доли гипофиза. В 1922 г. Г. Блюмгарт (Herman L. Blumgart) показал возможность интраназального применения экстракта.
На основе экстрактов был создан ряд препаратов, но они имели побочные эффекты: короткий период действия и влияния на другие органы-мишени для АДГ.
В 1972 г. был создан синтетический аналог АДГ [7]. Основой современных аналогов природного АДГ является 1-дезамино-8-D-аргин-вазопрессин (DDAVP).
В отличие от синтезируемого в организме, в структуре DDAVP есть некоторые изменения – дезаминирование цистеина в 1-й позиции, а также замена L-аргинина на D-аргинин в 8-м положении.
Вышеперечисленные модификации молекулы АДГ приводят к отсутствию у препарата сосудосуживающего эффекта и влияния на гладкую мускулатуру внутренних органов, выраженному антидиуретическому действию и более длительному периоду полувыведения по сравнению с природным аналогом.
Для лечения центрального несахарного диабета синтетические препараты АДГ с успехом применяются уже более 30 лет. Формы введения десмопрессина различны.
Вначале препарат был изготовлен для интраназального введения, но данная лекарственная форма имеет ряд неудобств и вызывает побочные явления со стороны слизистой оболочки носовых путей.
Следующим этапом в развитии фармакотерапии несахарного диабета был выпуск таблетированной формы десмопрессина (Минирин, Ferring, Германия). Недавно появилась новая форма – подъязычные таблетки (Минирин таблетки подъязычные, Ferring, Германия).
Пероральные препараты десмопрессина (Минирин таблетированная форма/Минирин таблетки подъязычные) имеют ряд преимуществ: возможность индивидуально подобрать дозу препарата для каждого пациента; возможность терапии основного заболевания при наличии ринитов различной этиологии; отсутствие влияния приема пищи и необходимости запивать препарат при использовании подъязычных таблеток.
Начальные дозы для детей и подростков препарата Минирин таблетированная форма/Минирин таблетки подъязычные составляют 0,05–0,1 мг / 30–60 мкг в 2–3 приема, которые подбираются под контролем количества выпитой и выделенной жидкости. При появлении жалоб на отеки и выраженную головную боль, а также при изменении электролитов крови необходимо снижение дозы десмопрессина [3, 4, 8, 9, 10].
Собственный клинический опыт
В детском отделении ФГБУ ЭНЦ использовалась новая форма десмопрессина – Минирин таблетки подъязычные – у пациентов с установленным диагнозом центрального несахарного диабета различной этиологии, получавших ранее терапию таблетированной формой Минирина.
Терапию получали 15 человек в возрасте до 18 лет, среди них 5 девочек и 10 мальчиков. Причины центрального несахарного диабета у детей были различными: герминативно-клеточная опухоль выявлена у 2 человек, гистиоцитоз Х – у 1 человека, гипофизит – у 2 человек, краниофарингиома – у 10 человек.
Всем пациентам диагноз центрального несахарного диабета был установлен ранее на основании комплексного обследования. Все пациенты ранее получали терапию таблетированными формами десмопрессина (Минирин таблетки) в суточной дозе от 0,3 мг/сут (в три приема) до 0,6 мг/сут (в три приема).
Все пациенты были компенсированы по несахарному диабету.
При переводе суточные дозы Минирина таблеток подъязычных составили от 180 мкг/сут до 360 мкг/сут. На фоне проводимой терапии оценивался биохимический анализ крови (показатели электролитов, осмолярность крови), а также суточный диурез. Не было выявлено отклонений в электролитах крови.
Цифры суточного диуреза на фоне терапии лекарственными формами Минирин таблетки подъязычные и Минирин таблетки не отличались. За время наблюдения не было отмечено побочных эффектов. Переносимость препарата была хорошая. Многие пациенты после использования подъязычных таблеток захотели остаться на данной форме препарата.
Полученные данные позволяют сделать следующие выводы:
- Минирин таблетки подъязычные являются эффективным средством лечения центрального несахарного диабета;
- По своим характеристикам и эффективности Минирин таблетки подъязычные не уступает зарекомендовавшей себя ранее таблетированной форме Минирина;
- Минирин таблетки подъязычные имеют ряд неоспоримых достоинств: отсутствие связи приема препарата с приемом пищи, отсутствие необходимости запивать препарат водой. Это особенно важно у пациентов маленького возраста, тяжелых реанимационных больных.
Обсуждение
В настоящее время оральный лиофилизат десмопрессина (Минирин таблетки подъязычные) широко зарекомендовал себя как для лечения ночного энуреза у детей и подростков, так и для лечения центрального несахарного диабета.
По данным исследователей из Дании, по результатам проведенного исследования, в котором оценивались фармакодинамика и эффективность применения препарата Минирин таблетки подъязычные, были сделаны выводы о возможности применения данного препарата у пациентов с центральным несахарным диабетом [11].
Существует много сообщений и рандомизированных исследований о применении орального лиофилизата десмопрессина (Минирин таблетки подъязычные) в лечении ночного энуреза у детей (старше 5 лет) и подростков.
В одном исследовании оценивалось предпочтение пациентов в отношении формы препарата (Минирин таблетки и Минирин таблетки подъязычные), эффективность, безопасность, комплаентность и простота в использовании.
Согласно полученным данным, было выявлено статистически значимое различие в предпочтении Минирина таблеток подъязычных, а также более высокая комплаентность пациентов, получавших этот препарат. Эффективность и удобство использования были высоки при применении обеих форм десмопрессина. Ни об одном серьезном побочном эффекте не сообщалось [12].
Не всегда перевод пациентов с таблетированной формы Минирина на подъязычные таблетки Минирина осуществляется согласно приведенной выше схеме. Для некоторых пациентов требуется коррекция дозы десмопрессина.
Несмотря на то что Минирин таблетки подъязычные относительно недавно появились на отечественном рынке (дата государственной регистрации – 19.11.
2010 согласно государственному реестру лекарственных средств), они успели зарекомендовать себя как качественный и эффективный препарат для лечения центрального несахарного диабета.
- КЛЮЧЕВЫЕ СЛОВА: несахарный диабет, детская эндокринология, полиэтиологические заболевания, эндокринология, педиатрия
Несахарный диабет: симптомы, диагностика и лечение
Несахарный диабет – это хроническое заболевание гипоталамо-гипофизарной системы, развивающееся в связи с дефицитом в организме гормона вазопрессина, или антидиуретического гормона (АДГ), основными проявлениями которого является выделение больших объемов мочи с низкой плотностью. Распространенность данной патологии составляет порядка 3-х случаев на 100000 человек, страдают ею в равной степени и мужчины, и женщины в возрасте 20-40 лет. Встречается и у детей.
Несмотря на то, что заболевание малоизвестно в широких кругах, знать симптомы недуга очень важно, ведь если вовремя провести диагностику, лечение значительно упрощается.
Вазопрессин: эффекты и основы физиологии
Вазопрессин вызывает спазм мелких сосудов, повышает артериальное давление, уменьшает давление осмотическое и диурез.
Вазопрессин, или антидиуретический гормон (АДГ) синтезируется клетками гипоталамуса, откуда по супраоптико-гипофизарному тракту переносится в заднюю долю гипофиза (нейрогипофиз), там накапливается и непосредственно оттуда выделяется в кровь.
Его секреция увеличивается в случае повышения осмотической концентрации плазмы крови и если по каким-либо причинам объем внеклеточной жидкости становится меньше должного. Инактивация антидиуретического гормона происходит в почках, печени и молочных железах.
Антидиуретический гормон оказывает влияние на многие органы и процессы, в них проходящие:
- почки (увеличивает обратное всасывание воды из просвета дистальных отделов почечных канальцев назад – в кровь; в результате концентрация мочи повышается, объем ее становится меньше, объем циркулирующей крови возрастает, осмолярность крови снижается и отмечается гипонатриемия);
- сердечно-сосудистая система (увеличивает объем циркулирующей крови; в больших количествах – повышает тонус сосудов, увеличивая периферическое сопротивление, а это приводит к повышению артериального давления; за счет спазма мелких сосудов, усиления агрегации тромбоцитов (повышения склонности к склеиванию их друг с другом) оказывает кровоостанавливающий эффект);
- центральная нервная система (стимулирует секрецию адренокортикотропного гормона (АКТГ), участвует в механизмах памяти и в регуляции агрессивного поведения).
Классификация несахарного диабета
Принято выделять 2 клинические формы данного заболевания:
Причины и механизмы развития несахарного диабета
Факторами, предрасполагающими к развитию данной патологии, являются:
- заболевания инфекционной природы, особенно вирусные;
- опухоли мозга (менингиома, краниофарингиома);
- метастазы в область гипоталамуса рака внемозговой локализации (как правило, бронхогенного – происходящего из тканей бронхов, и рака молочной железы);
- травмы черепа;
- сотрясения мозга;
- генетическая предрасположенность.
В случае недостаточного синтеза вазопрессина реабсорбция воды в дистальных почечных канальцах нарушается, что приводит к выведению больших объемов жидкости из организма, существенному повышению осмотического давления плазмы крови, раздражению центра жажды, расположенного в гипоталамусе, и развитию полидипсии.
Клинические проявления несахарного диабета
Первые симптомы этого заболевания — постоянная жажда и частые обильные мочеиспускания.
Болезнь дебютирует внезапно, с появления сильной жажды (полидипсии) и частых обильных мочеиспусканий (полиурии): объем выделяемой за сутки мочи может достигать 20 литров.
Эти два симптома беспокоят больных как днем, так и ночью, заставляя пробуждаться, идти в туалет, а затем снова и снова пить воду. Выделяемая больным моча светлая, прозрачная, с низким удельным весом.
В связи с постоянными недосыпаниями и снижением содержания жидкости в организме больных беспокоят общая слабость, быстрая утомляемость, эмоциональная неуравновешенность, раздражительность, сухость кожи, снижение потоотделения.
В стадии развернутой клинической симптоматики отмечаются:
- отсутствие аппетита;
- снижение массы тела больного;
- признаки растяжения и опущения желудка (тяжесть в эпигастрии, тошнота, боли в области желудка);
- признаки дискинезии желчевыводящих путей (тупая или схваткообразная боль в правом подреберье, тошнота, рвота, изжога, отрыжка, горький привкус во рту и так далее);
- признаки раздражения кишечника (вздутие живота, блуждающие схваткообразные боли по всему животу, неустойчивый стул).
При ограничении приема жидкости состояние больного существенно ухудшается — его беспокоит интенсивная головная боль, сухость во рту, учащенное, усиленное сердцебиение. Артериальное давление снижается, кровь сгущается, что способствует развитию осложнений, температура тела возрастает, отмечаются психические расстройства, то есть развивается обезвоживание организма, синдром дегидратации.
Симптомами несахарного диабета у мужчин являются снижение полового влечения и потенции.
Симптомы несахарного диабета у женщин: нарушения менструального цикла вплоть до аменореи, связанное с этим бесплодие, а в случае, если беременность все-таки наступила – повышенный риск самопроизвольного аборта.
Симптомы сахарного диабета у детей ярко выражены. У новорожденных и детей раннего возраста состояние при данном заболевании, как правило, тяжелое.
Отмечается повышение температуры тела, возникает необъяснимая рвота, развиваются нарушения со стороны нервной системы.
У старших детей вплоть до подросткового возраста симптомом несахарного диабета является ночное недержание мочи, или энурез.
Могут определяться и другие всевозможные симптомы, связанные с основным заболеванием, вызвавшим дефицит в организме вазопрессина, такие, как:
- выраженные головные боли (при опухолях мозга);
- боли в грудной клетке или в области молочных желез (при раке бронхов и молочных желез соответственно);
- нарушения зрения (если опухоль давит на область, отвечающую за зрительную функцию);
- повышение температуры тела (при воспалительных заболеваниях мозга) и так далее;
- симптомы недостаточности гипофиза – пангипопитуитаризма (при органическом поражении гипофизарной области).
Диагностика несахарного диабета
Критерием диагностики является обильный суточный диурез – от 5 до 20 литров и даже более, при низкой относительной плотности мочи – 1.000-1.005.
В общем анализе крови отмечаются признаки ее сгущения (повышенное содержание эритроцитов – эритроцитоз, высокий гематокрит (отношение объема форменных элементов крови к объему плазмы)). Осмолярность плазмы крови повышена (свыше 285 ммоль/л).
При определении уровня антидиуретического гормона в плазме крови отмечается его снижение – менее 0.6 нг/л.
Если после проведенных исследований диагноз несахарного диабета все же вызывает у специалиста сомнения, больному может быть назначена проба с воздержанием от приема жидкости.
Проводиться она должна исключительно под контролем врача, поскольку, как было сказано выше, состояние больного при ограничении приема жидкости существенно ухудшается – врачу необходимо отследить это состояние и вовремя оказать больному медицинскую помощь. Критериями оценки данной пробы являются:
- объем выделенной мочи;
- относительная плотность ее;
- масса тела больного;
- общее его самочувствие;
- уровень артериального давления;
- частота пульса.
Если же при проведении этой пробы количество выделяемой мочи уменьшается, удельный вес ее возрастает, артериальное давление, пульс и масса тела больного остаются стабильны, больной чувствует себя удовлетворительно, не отмечая появление новых неприятных для него симптомов, диагноз «несахарный диабет» отвергается.
Дифференциальная диагностика при несахарном диабете
Основными патологическими состояниями, от которых следует отличать нейрогенный несахарный диабет, являются:
- психогенная полидипсия;
- хроническая почечная недостаточность;
- сахарный диабет;
- нефрогенный несахарный диабет.
Общими симптомами для несахарного диабета и психогенной полидипсии являются повышенная жажда и частые обильные мочеиспускания.
Однако психогенная полидипсия развивается не внезапно, а постепенно, при этом состояние больной (да-да, это заболевание присуще именно женщинам) существенно не меняется.
При психогенной полидипсии отсутствуют признаки сгущения крови, не развиваются симптомы дегидратации в случае проведения пробы с ограничением жидкости: объем выделяемой мочи снижается, а плотность ее становится больше.
Хронической почечной недостаточности также могут сопутствовать жажда и обильный диурез.
Однако данное состояние также сопровождается наличием мочевого синдрома (наличием в моче белка, лейкоцитов и эритроцитов, не сопровождающимся какой-либо внешней симптоматикой) и высокого диастолического (в народе – «нижнего») давления.
Кроме того, при почечной недостаточности определяется повышение в крови уровней мочевины и креатинина, которые при несахарном диабете находятся в пределах нормы.
При сахарном диабете, в отличие от несахарного, в крови определяется высокий уровень глюкозы, кроме того, повышена относительная плотность мочи и отмечается глюкозурия (выделение глюкозы с мочой).
Нефрогенный несахарный диабет по клиническим проявлениям сходен с центральной его формой: сильная жажда, частые обильные мочеиспускания, признаки сгущения крови и дегидратации, низкий удельный вес мочи – все это присуще и той, и другой формам болезни.
Отличием периферической формы является нормальный или даже повышенный уровень антидиуретического гормона (вазопрессина) в крови.
Кроме того, в данном случае отсутствует эффект от мочегонных препаратов, поскольку причиной периферической формы является нечувствительность рецепторов клеток почечных канальцев к АДГ.
Лечение несахарного диабета
Если причиной несахарного диабета стала опухоль, главное направления лечения — удаление ее хирургическим путем.
Начинают лечение симптоматического несахарного диабета с устранения причины, вызвавшей его, например, с лечения инфекционного процесса или травмы мозга, удаления опухоли.
Идиопатический несахарный диабет и другие его формы до устранения причины лечат заместительной терапией препаратами вазопрессина. Синтетический вазопрессин – десмопрессин на сегодняшний день выпускают в различных лекарственных формах – в виде раствора (капли в нос), таблеток, спрея.
Наиболее удобной в применении, а также эффективной и безопасной считается таблетированная форма препарата, названная Минирин. В результате приема препарата объем мочи уменьшается, а удельный вес возрастает, осмолярность плазмы крови снижается до нормальных показателей.
Частота мочеиспусканий и объем выделяемой мочи нормализуется, постоянное чувство жажды исчезает.
Вероятность передозировки вазопрессина при приеме таблетированной его формы минимальна, поскольку дозировка его точная, в отличие от назальных капель, которые случайно можно капнуть более чем необходимо, что может вызвать снижение уровня натрия в крови – гипонатриемию. К тому же таблетка не вызывает атрофических изменений слизистой носа, которые нередки при применении назальных форм препарата.
Помимо препаратов вазопрессина больному показаны инфузии в больших объемах водно-солевых растворов с целью коррекции водно-электролитного баланса. Положительный эффект также оказывают препараты лития (лития карбонат).
Прогноз при несахарном диабете
Идиопатический несахарный диабет при условии адекватной заместительной терапии опасности для жизни больного не представляет, однако и выздоровление при данной форме невозможно.
Несахарный диабет, который возник на фоне каких-либо иных заболеваний, в ряде случаев проходит самопроизвольно после устранения причины, вызвавшей его.
К какому врачу обратиться
При выраженной жажде, полидипсии и полиурии нужно обратиться к эндокринологу. Диагностировать заболевание помогают невролог, офтальмолог. Иногда требуется консультация гинеколога, онколога, нефролога и других специалистов.
Рейтинг:( — 1, 5,00 из 5)
Загрузка…
Несахарный диабет
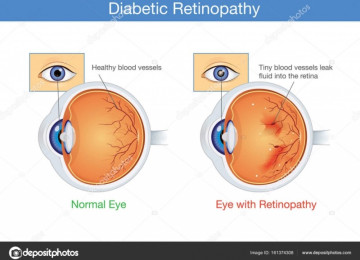
Под термином «несахарный диабет» объединяют заболевания, характеризующиеся выделением большого количества разведенной мочи. Чаще всего эти заболевания связаны с нарушениями выработки или действия антидиуретического гормона (АДГ).
В организме имеется сложная система для балансировки объема и состава жидкости. Почки, удаляя лишнюю жидкость из организма, образуют мочу, которая накапливается в мочевом пузыре.
Когда потребление воды уменьшается или имеется потеря воды (чрезмерное потоотделение, диарея), почки будут вырабатывать меньше мочи, чтобы сохранить жидкость в организме.
Гипоталамус – отдел головного мозга, отвечающий за регуляцию всей эндокринной системы организма, вырабатывает антидиуретический гормон (АДГ), который также называется вазопрессин. АДГ «хранится» в гипофизе, расположенном рядом с гипоталамусом у основания головного мозга.
Когда АДГ достигает почек, он вызывает обратное всасывание воды в кровоток, то есть уменьшение количества мочи. Так же АДГ воздействует на кровеносные сосуды, вызывая их сужение, но этот эффект проявляется только в критических ситуациях, например при кровопотере или шоке.
Существует четыре типа несахарного диабета:
1) центральный несахарный диабет2) нефрогенный несахарный диабет3) дипсогенный несахарный диабет
4) гестационный диабет несахарный.
Несахарный диабет – довольно редкое заболевание, в отличие от сахарного диабета. Сахарный диабет является результатом дефицита инсулина или инсулинорезистентности и вызывает увеличение глюкозы (сахара) крови.
Напомним, что сахарный диабет грозен своими осложнениями, является причиной инвалидизации и высокой смертности. А несахарный диабет – заболевание с более благоприятным прогнозом.
Эти два заболевания не связаны между собой, хотя могут иметь аналогичные признаки и симптомы, такие как повышенная жажда и чрезмерное мочеиспускание.
Симптомы несахарного диабета
Основным симптомом несахарного диабета является выделение большого количества мочи. Легкие формы несахарного диабета вызывают потерю жидкости от 2 до 2,5 литров в день, в тяжелых случаях объем мочи доходит до 20 литров в сутки.
Вследствие потери жидкости человек с несахарным диабетом чувствует жажду, потребность пить большое количество напитков, чаще пациенты предпочитают холодные напитки, так как они лучше утоляют жажду. Частое мочеиспускание, в том числе и в ночное время, может привести к нарушению сна и, в некоторых случаях, вызвать ночное недержание мочи.
В связи с выделением аномально больших объемов разбавленной мочи, людям с несахарным диабетом может грозить обезвоживание, если они не пьют достаточно воды. Обезвоживание крайне опасно, так как в первую очередь от недостатка жидкости страдает центральная нервная система.
Поражение центральной нервной системы может вызывать такие симптомы как раздражительность, или, наоборот, вялость, лихорадку, рвоту или диарею, заторможенность и даже кому. Поэтому при жажде пациентам с несахарным диабетом никогда нельзя ограничивать потребление жидкости!
Диагностика несахарного диабета
В большинстве случаев диагностика несахарного диабета трудностей не представляет.
На первом этапе устанавливают факт наличия несахарного диабета с помощью клинических признаков (жалобы на жажду, частое, обильное мочеиспускание) и анализов мочи, свидетельствующих о снижении её концентрации.
В общем анализе утренней порции мочи можно выявить увеличение количества мочи, снижение удельного веса. Очень распространена проба Зиминицкого.
Для её проведения требуется сбор мочи в течение суток в 8 емкостей, одна емкость рассчитана на 3 часа. Далее в каждой порции определяют количество и удельный вес.
Моча человека с несахарным диабетом будет менее концентрированной во всех порциях.
В сомнительных случаях проводят тест с лишением жидкости. Этот тест довольно сложен, должен проводиться только в условиях стационара, применяется редко.
Необходимо также исключить сахарный диабет с помощью определения уровня глюкозы крови.
Об особенностях диагностики каждого из типов несахарного диабета будет изложено ниже.
Лечение несахарного диабета
Центральный несахарный диабет
Наиболее распространенной и серьезной формой несахарного диабета является несахарный диабет центрального происхождения в результате повреждения гипофиза.
Повреждение гипофиза может быть вызвано различными причинами: опухолями гипофиза и гипоталамуса, инфекционными заболеваниями, черепно-мозговыми травмами, нейрохирургическим вмешательством, или генетическими нарушениями.
Необходимо проведение магнитно-резонансной томографии (МРТ) головного мозга для выяснения причины центрального несахарного диабета. Иногда причину центрального несахарного диабета выявить не удается, и тогда его называют идиопатическим.
Для лечения дефицита АДГ, возникающего от повреждения гипоталамуса или гипофиза, используется синтетический аналог этого гормона десмопрессин (Пресайнекс, Вазомирин, Минирин, Натива) в виде назального спрея или таблеток. Принимая десмопрессин, человек должен пить жидкость только при жажде, а не в другое время.
Препарат способствует обратному всасыванию воды в почках, и вода может накапливаться в организме, вызывая водную интоксикацию. Дозировка десмопрессина подбирается индивидуально. Обычно средняя суточная доза для взрослых — 10-40 мкг, для детей — 10-20 мкг. Суточная доза может приниматься однократно, также возможно разделить её на два, реже три, приема.
Как правило, препарат хорошо переносится.
К побочным действиям препарата десмопрессина относят головную боль, головокружение, нарушение сознания, кишечную колику, тошноту, рвоту, умеренное повышение артериального давления, нарушения менструального цикла, кожную сыпь. При приеме препарата в виде спрея или капель в нос возможен отек слизистой носа.
Ни в коем случае нельзя принимать препарат без назначения врача, руководствуясь наличием таких симптомов, как жажда и частое мочеиспускание. Прием десмопрессина при нефрогенном, дипсогенном несахарном диабете противопоказан, может привести к серьезным осложнениям.
Пациентам, принимающим препараты десмопрессина интраназально, т.е. в виде капель или спрея в нос, следует помнить, что при насморке возникает отек слизистой оболочки носа, и возможно снижение всасывания препарата. В этих случаях рекомендуется сублингвальный прием препарата, т.е. под язык.
Нефрогенный несахарный диабет
Нефрогенный несахарный диабет возникает в результате неспособности почек реагировать на АДГ.
На способность почек реагировать на АДГ может отрицательно сказываться лекарственные препараты (препараты лития), хронические заболевания, включая поликистоз почек, серповидно-клеточную анемию, почечную недостаточность, мочекаменную болезнь, и наследственные генетические нарушения. В случаях, когда причину нефрогенного несахарного диабета не обнаруживают, выставляется диагноз «идиопатический» нефрогеный несахарный диабет.
Иногда, чтобы отличить центральный несахарный диабет от нефрогенного, требуется пробное лечение препаратами десмопрессина. Оно будет неэффективным при нефрогенном типе. Для выяснения причины данного типа несахарного диабета необходимо тщательное исследование функции почек.
Для лечения нефрогенного несахарного диабета используют мочегонные препараты (гидрохлортиазид, амилорид) и, в качестве дополнительного лечения, нестероидные противовоспалительные средства (индометацин). Так же эффективно умеренное ограничение поваренной соли.
Дипсогенный несахарный диабет
Дипсогенный несахарный диабет вызван дефектом или повреждением центра жажды, который находится в гипоталамусе. Этот дефект приводит к аномальной жажде и потреблению большого количества жидкости. Вследствие потребления большого количества жидкости секреция АДГ подавляется и увеличивается объем выделенной мочи.
Часто данный тип несахарного диабета сочетается с психическими расстройствами. Десмопрессин или другие препараты не должны быть использованы для лечения дипсогенного несахарного диабета, так как они могут снизить количество мочи, но не могут повлиять на жажду и потребление жидкости. Может возникнуть перегрузка жидкостью — водная интоксикация и серьезное повреждение мозга.
Ученые пока не нашли эффективного лечения дипсогенного несахарного диабета.
Гестационный несахарный диабет
Гестационный несахарный диабет возникает только во время беременности в результате того, что ферменты плаценты разрушают АДГ матери. Частое мочеиспускание возникает, как правило, в третьем триместре, после родов проходит без какого-либо лечения. Уровень АДГ обычно снижен.
Большинство случаев гестационного несахарного диабета можно лечить с помощью десмопрессина.
Врач эндокринолог Файзулина Н.М.