Содержание
Этиология и патогенез сахарного диабета 1 и 2 типа
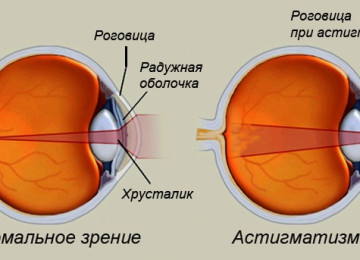
Поджелудочная железа человека, а именно бета-клетки островков Лангерганса, продуцируют инсулин. Если эти особенные клетки разрушаются, то речь идет о заболевании сахарный диабет 1 типа.
Для этого органоспецифического недуга характерен абсолютный дефицит гормона инсулин.
В отдельных случаях у диабетиков будут отсутствовать маркеры аутоиммунного поражения (идиопатический диабет 1 типа).
Этиология заболевания
Диабет 1 типа – это болезнь наследственная, однако генетическая предрасположенность определяет ее развитие только на треть. Вероятность патологии у ребенка при матери-диабетике составит не более 1-2%, больном отце – от 3 до 6%, родном брате или сестре – около 6%.
Один или сразу несколько гуморальных маркеров поражения поджелудочной железы, к которым относят антитела к островкам Лангерганса, могут обнаружить у 85-90% больных:
- антитела к глутамат-декарбоксилазе (GAD);
- антитела к тирозин-фосфатазе (IA-2 и IA-2бета).
При этом основное значение в разрушении бета-клеток отдают факторам клеточного иммунитета. Диабет 1 типа обычно ассоциируют с гаплотипами HLA, как DQA и DQB.
Часто этот вид патологии сочетается с иными аутоиммунными эндокринными нарушениями, например, болезнь Аддисона, аутоиммунный тиреоидит. Также не последнюю роль играет неэндокринная этиология:
- витилиго;
- ревматические патологии;
- алопеция;
- болезнь Крона.
Патогенез сахарного диабета
Диабет 1 типа дает о себе знать, когда аутоиммунным процессом разрушено от 80 до 90% бета-клеток поджелудочной. Причем интенсивность и скорость этого патологического процесса всегда варьируется. Наиболее часто при классическом течении болезни у детей и молодых людей клетки разрушаются достаточно быстро, а диабет манифестирует бурно.
От начала заболевания и первых его клинических симптомов до развития кетоацидоза или кетоацидотической комы пройти может не более нескольких недель.
В иных, достаточно редких случаях, у пациентов старше 40 лет болезнь может протекать скрыто (латентный аутоиммунный сахарный диабет Лада).
Причем в такой ситуации врачи поставили диагноз сахарный диабет 2 типа и рекомендовали своим пациентам, в каком порядке компенсировать недостаточность инсулина препаратами сульфонилмочевины.
Однако с течением времени начинают проявляться симптомы абсолютной нехватки гормона:
Патогенез же диабета 1 типа основывается на абсолютном дефиците гормона. Ввиду невозможности поступления сахара в зависимые от инсулина ткани (мышечная и жировая) развивается энергетическая недостаточность и, как результат, липолиз и протеолиз становятся интенсивнее. Подобный процесс становится причиной потери массы тела.
С ростом уровня гликемии возникает гиперосмолярность, сопровожденная осмотическим диурезом и обезвоживанием организма. При дефиците энергии и гормона инсулин растормаживается секреция глюкагона, кортизола и соматотропина.
Несмотря на растущую гликемию, происходит стимуляция глюконеогенеза. Ускорение липолиза в тканях жира становится причиной значительного увеличения объема жирных кислот.
Если имеет место дефицит инсулина, то липосинтетическая способность печени подавляется, а свободные жирные кислоты активно включаются в кетогенез. Скопление кетонов вызывает развитие диабетического кетоза и его следствия – диабетического кетоацидоза.
Оно, если отсутствует лечение (адекватная инсулинотерапия и регидратация), практически в 100% случаев станет причиной летального исхода.
Симптомы диабета 1 типа
Этот вид патологии встречается достаточно редко – не чаще 1,5-2% от всех случаев болезни. Риск возникновения за всю жизнь составит 0,4%. Зачастую у человека выявляют такой диабет в возрасте от 10 до 13 лет. В основной массе манифестация патологии происходит до 40 лет.
Если случай типичный, особенно у детей и молодежи, то болезнь заявит о себе яркой симптоматикой. Она может развиться за несколько месяцев или недель. Спровоцировать манифестацию диабета могут инфекционные и иные сопутствующие болезни.
Характерными для всех типов сахарного диабета станут симптомы:
- полиурия;
- зуд кожных покровов;
- полидипсия.
Эти признаки особенно ярко выражены при 1 типе заболевания. В течение суток пациент может выпить и выделить не менее 5-10 литров жидкости.
Специфичным именно для этого вида недуга станет резкое похудение, которое за 1-2 месяца может достичь 15 кг. Кроме этого, пациент будет страдать от:
- мышечной слабости;
- сонливости;
- снижения работоспособности.
В самом начале его может беспокоить необоснованное повышение аппетита, сменяющееся по мере нарастания кетоацидоза анорексией. Больной ощутит характерный запах ацетона из ротовой полости (может быть фруктовый запах), приступы тошноты и псевдоперитонит – боли в животе, сильное обезвоживание, которое может стать причиной коматозного состояния.
В некоторых случаях первым признаком сахарного диабета 1 типа у пациентов детского возраста станет прогрессирующее нарушение сознания. Оно может быть настолько выраженным, что на фоне сопутствующих патологий (хирургической или инфекционной) ребенок может впасть в кому.
Редко, когда диабетом страдает пациент старше 35 лет (при латентном аутоиммунном диабете) заболевание может давать о себе знать не так ярко, а его диагностируют совершенно случайно во время обычного исследования крови на уровень сахара.
Сначала доктор может поставить диагноз сахарный диабет 2 типа и начать лечение препаратами для снижения сахара в таблетках. Это позволит спустя некоторое время гарантировать приемлемую компенсацию заболевания. Однако уже спустя несколько лет, обычно уже через 1 год, у больного появятся признаки, вызванные нарастанием полной недостаточности инсулина:
Критерии диагностики диабета
Если учитывать, что 1 тип заболевания характеризуется яркой симптоматикой и при этом является редкой патологией, скрининговое исследование для диагностики уровня сахара крови не проводят.
Вероятность возникновения диабета 1 типа у близких родственников минимальна, что вместе с отсутствием действенных методов первичной диагностики болезни определяет нецелесообразность тщательного изучения у них иммуногенетических маркеров патологии.
Выявление заболевания в основной массе случаев будет базироваться на обозначении существенного превышения уровня глюкозы в крови у тех больных, у кого выражены симптомы абсолютной недостаточности инсулина.
Не последнее место занимает дифференциальная диагностика. Она необходима для подтверждения диагноза в сомнительных случаях, а именно для выявления умеренной гликемии при отсутствии четких и ярких признаков сахарного диабета 1 типа, особенно при манифестации в немолодом возрасте.
Целью подобной диагностики может быть дифференциация болезни с другими типами диабета. Для этого применяют метод определения уровня базального С-пептида и спустя 2 часа после еды.
Критерии косвенного диагностического значения в неоднозначных случаях – это определение иммунологических маркеров диабета 1 типа:
- антитела к островковым комплексам поджелудочной железы;
- к глутаматдекарбоксилазе (GAD65);
- тирозинфосфатазе (IA-2 и IA-2P).
Схема лечения
Лечение любого вида диабета будет базироваться на 3 основных принципах:
Лечение инсулином при патологии 1 типа носит заместительный характер. Ее цель – максимальная имитация естественной секреции инсулина, чтобы получить принятые критерии компенсации. К физиологической выработке гормона наиболее будет приближена интенсивная инсулинотерапия.
Суточная потребность в гормоне будет соответствовать уровню его базальной секреции. Обеспечить организм инсулином смогут 2 инъекции препарата средней продолжительности воздействия или 1 укол длинного инсулина Гларгин.
Болюсная (пищевая) секреция инсулина будет замещена уколами человеческого гормона короткого или ультракороткого срока воздействия, сделанного перед едой. При этом дозировка рассчитывается, основываясь на следующие критерии:
- объем углеводов, который предполагается употребить во время приема пищи;
- имеющийся уровень сахара крови, определяемый перед каждым уколом инсулина (измеряют при помощи глюкометра).
Сразу после манифестации сахарного диабета 1 типа и как только началось его лечение достаточно длительное время потребность в препаратах инсулина может быть небольшой и составит менее 0,3-0,4 Ед/кг. Этот период имеет название «медовый месяц» или же фаза стойкой ремиссии.
После фазы гипергликемии и кетоацидоза, при которых подавляется выработка инсулина сохранившимися бета-клетками, компенсация гормональных и метаболических сбоев обеспечивается уколами инсулина. Препараты восстанавливают работу клеток поджелудочной железы, которые после берут на себя минимальную секрецию инсулина.
Инсулиннезависимый сахарный диабет (2 типа)
Этот вид патологии развивается, когда ткани организма не могут адекватно усваивать сахар или делают это в неполном объеме. Подобная проблема имеет еще другое название – внепанкреатическая недостаточность. Этиология этого явления может быть различной:
- изменение структуры инсулина при развитии ожирения, переедании, малоподвижном образе жизни, артериальной гипертонии, в пожилом возрасте и при наличии пагубных привычек;
- сбой в функциях инсулиновых рецепторов из-за нарушения их численности или структуры;
- неадекватная выработка сахара тканями печени;
- внутриклеточная патология, при которой затрудняется передача импульса к органеллам клетки от инсулинового рецептора;
- изменение секреции инсулина в поджелудочной железе.
Классификация заболевания
В зависимости от тяжести диабета 2 типа он будет подразделяться на:
Как протекает диабет 2 типа?
Классическая клиническая картина сахарного диабета будет состоять из 2 этапов:
- быстрая фаза. Мгновенное опорожнение накопленного инсулина в ответ на глюкозу;
- медленная фаза. Выделение инсулина для снижения остаточного высокого уровня сахара крови медленное. Начинает работать сразу же после быстрой фазы, но при условии недостаточной стабилизации углеводов.
Если есть патология бета-клеток, которые становятся не чувствительными к воздействию гормона поджелудочной железы, постепенно развивается дисбаланс количества углеводов в крови. При сахарном диабете 2 типа быстрая фаза попросту отсутствует, а медленная преобладает. Выработка инсулина незначительная и по этой причине не удается стабилизировать процесс.
Когда имеет место недостаточная функция инсулиновых рецепторов или пострецепторные механизмы, то развивается гиперинсулинемия. При высоком уровне инсулина в крови организм запускает механизм его компенсации, который направлен на стабилизацию гормонального баланса. Этот характерный симптом может наблюдаться даже в самом начале заболевания.
Явная картина патологии развивается уже после стойкой гипергликемии на протяжении нескольких лет. Чрезмерное содержание сахара в крови негативно воздействует на бета-клетки. Это становится причиной их истощения и изнашивания, провоцируя снижение продуцирования инсулина.
Клинически инсулиновая недостаточность будет проявляться изменением веса и формированием кетоацидоза. Помимо этого, симптомами диабета этого типа станут:
- полидипсия и полиурия. Метаболический синдром развивается ввиду гипергликемии, провоцирующей повышение осмотического давления крови. Для нормализации процесса организм начинает активное выведение воды и электролитов;
- зуд кожных покровов. Кожа чешется из-за резкого увеличения мочевины и кетонов в крови;
- избыточная масса тела.
Резистентность к инсулину станет причиной многих осложнений, как первичных, так и вторичных. Так, к первой группе медики относят: гипергликемию, замедление выработки гликогена, глюкозурию, торможение реакций организма.
Ко второй группе осложнений следует отнести: стимуляцию высвобождения липидов и белка для трансформации их в углеводы, затормаживание выработки жирных кислот и белков, снижение толерантности к потребленным углеводам, нарушение быстрой секреции гормона поджелудочной железы.
Диабет 2 типа встречается достаточно часто. По большому счету, истинные показатели распространенности болезни могут превышать официальные минимум в 2-3 раза.
Причем за медицинской помощью больные обращаются только после начала серьезных и опасных осложнений. По этой причине врачи-эндокринологи настаивают на том, что важно не забывать о регулярных медицинских осмотрах. Они помогут выявить проблему как можно раньше и быстро начать лечение.
Сахарный диабет у детей
Сахарный диабет у детей – нарушение углеводного и других видов обмена, в основе которого лежит инсулиновая недостаточность или/и инсулинорезистентность, приводящая к хронической гипергликемии. По данным ВОЗ, сахарным диабетом страдает каждый 500-й ребенок и каждый 200-й подросток.
При этом в ближайшие годы прогнозируется увеличение заболеваемости сахарным диабетом среди детей и подростков на 70%.
Учитывая широкое распространение, тенденцию к «омоложению» патологии, прогредиентное течение и тяжесть осложнений, проблема сахарного диабета у детей требует междисциплинарного подхода с участием специалистов в области педиатрии, детской эндокринологии, кардиологии, неврологии, офтальмологии и др.
Классификация сахарного диабета у детей
У пациентов детского возраста врачам-диабетологам в большинстве случаев приходится сталкиваться с сахарным диабетом 1-го типа (инсулинозависимым), в основе которого лежит абсолютная инсулиновая недостаточность.
Сахарный диабет 1-го типа у детей обычно имеет аутоиммунный характер; для него характерна наличие аутоантител, деструкция β-клеток, ассоциация с генами главного комплекса гистосовместимости HLA, полная инсулинозависимость, склонностью к кетоацидозу и др.
Идиопатический сахарный диабет 1-го типа имеет неизвестный патогенез и чаще регистрируется у лиц не европейской расы.
Кроме доминирующего сахарного диабета 1-го типа, у детей встречаются и более редкие формы заболевания: сахарный диабет 2-го типа; сахарный диабет, ассоциированный с генетическими синдромами; сахарный диабет MODY-типа.
Ведущим фактором, обусловливающим развитие сахарного диабета 1-го типа у детей, является наследственная предрасположенность, о чем свидетельствует высокая частота семейных случаев заболевания и наличие патологии у близких родственников (родителей, родных сестер и братьев, бабушек и дедушек).
Однако для инициации аутоиммунного процесса необходимо воздействие провоцирующего фактора внешней среды.
Наиболее вероятными триггерами, приводящими к хроническому лимфоцитарному инсулиту, последующей деструкции β-клеток и инсулиновой недостаточности, являются вирусные агенты (вирусы Коксаки B, ECHO, Эпштейна-Барр, паротита, краснухи, герпеса, кори, ротавирусы, энтеровирусы, цитомегаловирус и др.).
Кроме этого, развитию сахарного диабета у детей с генетической предрасположенностью могут способствовать токсические воздействия, алиментарные факторы (искусственное или смешанное вскармливание, питание коровьим молоком, однообразная углеводистая пища и пр.), стрессовые ситуации, хирургические вмешательства.
Группу риска, угрожаемую по развитию сахарного диабета, составляют дети, с массой при рождении свыше 4,5 кг, имеющие ожирение, ведущие малоактивный образ жизни, страдающие диатезами, часто болеющие.
Вторичные (симптоматические) формы сахарного диабета у детей могут развиваться при эндокринопатиях (синдроме Иценко-Кушинга, диффузном токсическом зобе, акромегалии, феохромоцитоме), заболеваниях поджелудочной железе (панкреатите и др.). Сахарному диабету 1-го типа у детей нередко сопутствуют другие иммунопатологические процессы: системная красная волчанка, склеродермия, ревматоидный артрит, узелковый периартериит и т. д.
Сахарный диабет у детей может быть ассоциирован с различными генетическими синдромами: синдромом Дауна, Клайнфельтера, Прадера–Вилли, Шерешевского-Тернера, Лоуренса–Муна–Барде–Бидля, Вольфрама, хореей Гентингтона, атаксией Фридрейха, порфирией и пр.
Симптомы сахарного диабета у детей
Проявления сахарного диабета у ребенка могут развиться в любом возрасте. Отмечается два пика манифестации сахарного диабета у детей – в 5-8 лет и в пубертатном периоде, т. е. в периоды усиленного роста и интенсивного метаболизма.
В большинстве случаев развитию инсулинозависимого сахарного диабета у детей предшествует вирусная инфекция: эпидемический паротит, корь, ОРВИ, энтеровирусная инфекция, ротавирусная инфекция, вирусный гепатит и др.
Для сахарного диабета 1-го типа у детей характерно острое бурное начало, нередко с быстрым развитием кетоацидоза и диабетической комы.
От момента первых симптомов до развития коматозного состояния может пройти от 1 до 2-3 месяцев.
Заподозрить наличие сахарного диабета у детей можно по патогномоничным признакам: повышенному мочеиспусканию (полиурии), жажде (полидипсии), повышенному аппетиту (полифагии), снижению массы тела.
Механизм полиурии связан с осмотическим диурезом, возникающим при гипергликемии ≥9 ммоль/л, превышающей почечный порог, и появлением глюкозы в моче. Моча становится бесцветной, ее удельный вес повышается за счет высокого содержания сахара.
Дневная полиурия может оставаться нераспознанной. Более заметна ночная полиурия, которая при сахарном диабете у детей нередко сопровождается недержанием мочи.
Иногда родители обращают внимание на тот факт, что моча становится липкой, а на белье ребенка остаются так называемые «крахмальные» пятна.
Полидипсия является следствием повышенного выделения мочи и дегидратации организма. Жажда и сухость во рту также могут мучить ребенка в ночные часы, заставляя его просыпаться и просить пить.
Дети с сахарным диабетом испытывают постоянное чувство голода, однако наряду с полифагией у них отмечается снижением массы тела. Это связано с энергетическим голоданием клеток, вызванным потерей глюкозы с мочой, нарушением ее утилизации, усилением процессов протеолиза и липолиза в условиях инсулинодефицита.
Уже в дебюте сахарного диабета у детей могут наблюдаться сухость кожи и слизистых, возникновение сухой себореи на волосистой части головы, шелушение кожи на ладонях и подошвах, заеды в уголках рта, кандидозный стоматит и др.
Типичны гнойничковые поражения кожи, фурункулез, микозы, опрелости, вульвиты у девочек и баланопоститы у мальчиков.
Если дебют сахарного диабета у девушки приходится на пубертатный период, это может привести к нарушению менструального цикла.
При декомпенсации сахарного диабета у детей развиваются сердечно-сосудистые нарушения (тахикардия, функциональные шумы), гепатомегалия.
Течение сахарного диабета у детей крайне лабильно и характеризуется склонностью к развитию опасных состояний гипогликемии, кетоацидоза и кетоацидотической комы.
Гипогликемия развивается вследствие резкого снижения сахара в крови, вызванного стрессом, чрезмерной физической нагрузкой, передозировкой инсулина, несоблюдением режима питания и т. д.
Гипогликемической коме обычно предшествует вялость, слабость, потливость, головная боль, ощущение сильного голода, дрожь в конечностях. Если не принять меры к повышению сахара крови, у ребенка развиваются судороги, возбуждение, сменяющееся угнетением сознания.
При гипогликемической коме температура тела и АД в норме, отсутствует запах ацетона изо рта, кожные покровы влажные, содержание глюкозы в крови
Сахарный диабет 1 типа
Сахарный диабет 1 типа — органоспецифическое аутоиммунное заболевание, приводящее к деструкции инсулинпродуцирующих бета-клеток островков поджелудочной железы, проявляющееся абсолютным дефицитом инсулина. В ряде случаев у пациентов с явным сахарным диабетом 1 типа отсутствуют маркеры аутоиммунного поражения бета-клеток (идиопатический сахарный диабет 1 типа).
Этиология
Сахарный диабет 1 типа является заболеванием с наследственной предрасположенностью, но ее вклад в развитие заболевания невелик (определяет его развитие примерно на 1/3). Вероятность развития сахарного диабета 1 типа у ребенка при больной матери составляет 1-2 %, отце — 3-6 %, брате или сестре — 6 %.
Одни или несколько гуморальных маркеров аутоиммунного поражения бета-клеток, к которым относятся антитела к островкам поджелудочной железы, антитела к глутамат-декарбоксилазе (GAD65) и антитела к тирозин-фосфатазе (IA-2 и IA-2бета), обнаруживаются у 85-90 % пациентов.
Тем не менее основное значение в деструкции бета-клеток придается факторам клеточного иммунитета. Сахарный диабет 1 типа ассоциирован с такими гаплотипами HLA, как DQA и DQB.
С повышенной частотой сахарный диабет 1 типа сочетается с другими аутоиммунными эндокринными (аутоиммунный тиреоидит, болезнь Аддисона) и неэндокринными заболеваниями, такими как алопеция, витилиго, болезнь Крона, ревматические заболевания.
Патогенез
Сахарный диабет 1 типа манифестирует при разрушении аутоиммунным процессом 80-90 % бета-клеток. Скорость и интенсивность этого процесса может существенно варьировать.
Наиболее часто при типичном течении заболевания у детей и молодых людей этот процесс протекает достаточно быстро с последующей бурной манифестацией заболевания, при которой от появления первых клинических симптомов до развития кетоацидоза (вплоть до кетоацидотической комы) может пройти всего несколько недель.
В других, значительно более редких случаях, как правило, у взрослых старше 40 лет, заболевание может протекать латентно (латентный аутоиммунный диабет взрослых — LADA), при этом в дебюте заболевания таким пациентам нередко устанавливается диагноз сахарный диабет 2 типа, и на протяжении нескольких лет компенсация сахарного диабета может достигаться назначением препаратов сульфонилмочевины. Но в дальнейшем, обычно спустя 3 года, появляются признаки абсолютного дефицита инсулина (похудение, кетонурия, выраженная гипергликемия, несмотря на прием таблетированных сахароснижающих препаратов).
В основе патогенеза сахарного диабета 1 типа лежит абсолютный дефицит инсулина. Невозможность поступления глюкозы в инсулинзависимые ткани (жировая и мышечная) приводит к энергетической недостаточности в результате чего интенсифицируется липолиз и протеолиз, с которыми связана потеря массы тела.
Повышение уровня гликемии вызывает гиперосмолярность, что сопровождается осмотическим диурезом и выраженным обезвоживанием. В условиях дефицита инсулина и энергетической недостаточности растормаживается продукция контринсулярных гормонов (глюкагон, кортизол, гормон роста), которая, несмотря на нарастающую гликемию, обусловливает стимуляцию глюконеогенеза.
Усиление липолиза в жировой ткани приводит к значительному увеличению концентрации свободных жирных кислот. При дефиците инсулина липосинтетическая способность печени оказывается подавленной, и свободные жирные кислоты начинают включаться в кетогенез. Накопление кетоновых тел приводит к развитию диабетического кетоза, а в дальнейшем — кетоацидоза.
При прогрессирующем нарастании обезвоживания и ацидоза развивается коматозное состояние, которое при отсутствии инсулинотерапии и регидратации неизбежно заканчивается смертью.
Эпидемиология
На сахарный диабет 1 типа приходится 1,5-2 % всех случаев диабета. Риск развития сахарного диабета 1 типа на протяжении жизни у представителя белой расы составляет около 0,4 %. Возрастной пик манифестации сахарного диабета 1 типа соответствует примерно 10-13 годам. В подавляющем большинстве случаев сахарный диабет 1 типа манифестирует до 40 лет.
Клинические проявления
В типичных случаях, особенно у детей и молодых людей, сахарный диабет 1 типа дебютирует яркой клинической картиной, которая развивается на протяжении нескольких месяцев или даже недель. Манифестацию сахарного диабета 1 типа могут спровоцировать инфекционные и другие сопутствующие заболевания.
Характерны общие для всех типов сахарного диабета симптомы, связанные с гипергликемией: полидипсия, полиурия, кожный зуд, но при сахарном диабете 1 типа они очень ярко выражены. Так, на протяжении дня пациенты могут выпивать и выделять до 5-10 литров жидкости.
Специфичным для сахарного диабета 1 типа симптомом, который обусловлен абсолютным дефицитом инсулина, является похудение, достигающее 10-15 кг на протяжении 1-2 месяцев. Характерна выраженная общая и мышечная слабость, снижение работоспособности, сонливость.
Вначале заболевания у некоторых пациентов может отмечаться повышение аппетита, которое сменяется анорексией по мере развития кетоацидоза. Последний характеризуется появлением запаха ацетона (или фруктового запаха) изо рта, тошнотой, рвотой, нередко болями в животе (псевдоперитонит), тяжелым обезвоживанием и заканчивается развитием коматозного состояния.
В ряде случаев первым проявлением сахарного диабета 1 типа у детей является прогрессирующее нарушение сознания вплоть до комы на фоне сопутствующих заболеваний, как правило, инфекционных или острой хирургической патологии.
В редких случаях развития сахарного диабета 1 типа у лиц старше 35-40 лет (латентный аутоиммунный диабет взрослых) заболевание может манифестировать не столь ярко (умеренная полидипсия и полиурия, отсутствие потери массы тела) и даже выявляться случайно при рутинном определении уровня гликемии. В этих случаях пациенту нередко вначале устанавливается диагноз сахарного диабета 2 типа и назначаются таблетированные сахароснижающие препараты, которые какое-то время обеспечивают приемлемую компенсацию сахарного диабета. Тем не менее на протяжении нескольких лет (часто в течение года) у пациента появляются симптомы, обусловленные нарастающим абсолютным дефицитом инсулина: похудение, невозможность поддержания нормальной гликемии на фоне таблетированных сахароснижающих препаратов, кетоз, кетоацидоз.
Диагностика
Учитывая, что сахарный диабет 1 типа имеет яркую клиническую картину, а также является относительно редким заболеванием, скрининговое определение уровня гликемии с целью диагностики сахарного диабета 1 типа не показано.
Вероятность развития заболевания у ближайших родственников пациентов невысока, что вместе с отсутствием эффективных методов первичной профилактики сахарного диабета 1 типа определяет нецелесообразность изучения у них иммуногенетических маркеров заболевания.
Диагностика сахарного диабета 1 типа в подавляющем большинстве случаев базируется на выявлении значительной гипергликемии у пациентов с выраженными клиническими проявлениями абсолютного дефицита инсулина.
Оральный глюкозотолерантный тест с целью диагностики сахарного диабета 1 типа приходится проводить очень редко.
Дифференциальная диагностика
Всомнительных случаях (выявление умеренной гипергликемии при отсутствии явных клинических проявлений, манифестация в относительно немолодом возрасте), а также с целью дифференциальной диагностики с другими типами сахарного диабета используется определение уровня С-пептида (базального и через 2 часа после приема пищи). Косвенное диагностическое значение в сомнительных случаях может иметь определение иммунологических маркеров сахарного диабета 1 типа — антитела к островкам поджелудочной железы, к глутаматдекарбоксилазе (GAD65) и тирозинфосфатазе (IA-2 и IA-2P).
Лечение любого типа сахарного диабета базируется на трех основных принципах: сахароснижающая терапия (при сахарном диабете 1 типа — инсулинотерапия), диета и обучение пациентов.
Инсулинотерапия при сахарном диабете 1 типа носит заместительный характер и ее целью является максимальная имитация физиологической продукции гормона с целью достижения принятых критериев компенсации.
К физиологической секреции инсулина наиболее приближена интенсивная инсулинотерапия.
Потребность в инсулине, соответствующая его базальной секреции, обеспечивается двумя инъекциями инсулина средней продолжительности действия (утром и вечером) или одной инъекцией инсулина длительного действия (гларгин). Суммарная доза базального инсулина не должна превышать половины всей суточной потребности в препарате.
Пищевая или болюсная секреция инсулина замещается инъекциями инсулина короткого или ультракороткого действия перед каждым приемом пищи, при этом его доза рассчитывается, исходя из количества углеводов, которое предполагается принять во время предстоящего приема пищи, и имеющегося уровня гликемии, определяемого пациентом с помощью глюкометра перед каждой инъекцией инсулина.
После манифестации сахарного диабета 1 типа и начала инсулинотерапии на протяжении достаточно длительного времени потребность в инсулине может быть небольшой и составлять менее 0,3-0,4 Ед/кг. Этот период обозначается как фаза ремиссии, или «медовый месяц».
После периода гипергликемии и кетоацидоза, которые подавляют секрецию инсулина 10-15 % сохранившимися бета-клетками, компенсация гормонально-метаболических нарушений введением инсулина восстанавливает функцию этих клеток, которые затем берут на себя обеспечение организма инсулином на минимальном уровне.
Этот период может продолжаться от нескольких недель до нескольких лет, но в конечном счете, вследствие аутоиммунной деструкции оставшихся бета-клеток, «медовый месяц» заканчивается.
Методы диагностики сахарного диабета
Сахарный диабет на сегодняшний день является одним из самых распространенных эндокринных заболеваний человека. Длительное повышение концентрации глюкозы в крови является основной его клинической характеристикой. Вследствие этого нарушается метаболизм глюкозы в организме.
Глюкоза — это основной энергетический ресурс организма. Для некоторых органов и тканей, например, для мозга и эритроцитов, она — единственный поставщик энергии. Нарушение количества глюкозы в крови и метаболизма ведет к нарушению всех типов обмена веществ в организме.
Различают две основные формы диабета, которые имеют разную диагностику, этиологию и патогенез — это диабет первого типа (инсулинозависимый) и второго типа (инсулиннезависимый).
Краткая характеристика диабета I типа
Это вид заболевания часто всего встречается у детей и подростков, но также этот тип диабета развивается у взрослых людей. Он характеризуется недостачей в организме инсулина. Такое состояние наблюдается из-за разрушения эндокринных клеток поджелудочной железы. Вирусные инфекции, аутоиммунные заболевания и даже стрессы могут являться причиной гибели этих клеток.
Диагностика сахарного диабета этого типа достаточно типична — это повышенное выделение мочи, похудение и постоянная жажда. Лечить такой вид можно только препаратами инсулина.
Общая информация по диабету II типа
Этот вид более всего присущ людям старшего возраста. К его развитию приводит ожирение, неправильное питание, малоподвижный образ жизни. Важную роль также играет наследственность.
В отличие от первого типа, при этом заболевании инсулин поступает в организм, но организм утрачивает к нему чувствительность. Часто перед развитием этой формы диабета многие люди страдают скрытой формой этого заболевания.
При лечении принимают препараты, которые умешают всасываемость глюкозы из ЖКТ. Препараты инсулина при этом заболевании — лишь дополнительное средство лечения.
Установление точного диагноза
Дифференциальная диагностика сахарного диабета направлена на то, чтобы выявить точный тип заболевания. Кроме описанных выше, также может быть гестационный диабет (во время беременности) или другие очень редкие виды этого заболевания.
Во время диагностики врач проводит общую оценку состояния организма, определяет осложнения.
К основным симптомам относятся:
- Избыточное выделение мочи. Часто является первым признаком наличия заболевания. В моче растворяется избыточное количество глюкозы, которое препятствует обратному всасыванию воды на уровне почек;
- Сильная жажда. Возникает как следствие первого симптома;
- Резкая потеря веса. Этот симптом более характерен для первого типа диабета. Она является следствием того, что ткани не способны переработать глюкозу, потому что в организме не хватает инсулина. Голодающие ткани при таком симптоме начинают перерабатывать собственные запасы белков и жиров;
В случае развития данного заболевания первого типа симптомы проявляются быстро и являются явными. Больной чаще всего даже в состоянии назвать точную дату появления симптомов.
Что касается диабета второго типа, то больные обращаются к врачу в большинстве случаев уже с наступившими осложнениями. На ранних стадиях поможет только лабораторная диагностика сахарного диабета, потому что заболевание развивается бессимптомно.
Редко встречаемые, но возможные симптомы:
- Вагинальный зуд;
- Воспалительные заболевания кожи, которые трудно вылечить;
- Мышечная слабость;
- Постоянная сухость во рту;
Но чаще всего больные обращаются к врачу с уже такими осложнениями, как катаракта, ишемическая болезнь сердца, почечная недостаточность, поражение сосудов конечностей. Диабет второго типа чаще всего встречается у людей после 45 лет и протекает на фоне ожирения.
Проводимые анализы
Самый распространенный тест на сахарный диабет в лабораторных условиях — это определение концентрации глюкозы в крови. Натощак этот показатель должен быть в пределах 3,3−5,5 ммоль/л.
Чтобы установит точный диагноз, необходимо провести измерение уровня глюкозы в крови как минимум два раза. Перед сдачей анализов врач должен убедиться, что пациент ничего не кушал. Важен и психологический комфорт.
Потому что многие пациенты воспринимают этот анализ как стрессовую ситуацию.
Более специфический метод диагностики — это глюкозотолерантый тест. Он позволяется выявить скрытые нарушения метаболизма глюкозы. Только этот тест поможет диагностировать развитие предиабета, который возникает как ранняя стадия развития сахарного диабета.
Тест проводится обязательно после ночного голодания, накануне пациент должен не употреблять алкоголь и отказаться от физических нагрузок. Пациенту дают выпить раствор глюкозы и скушать сладкую булочку. Если с человеком все в порядке, то уровень глюкозы будет в норме. Если наблюдается латентный вид, то данный анализ сможет его выявить.
Еще одни критерии диагностики сахарного диабета — количество глюкозы в моче (она должна отсутствовать) и определение ацетона в моче.
Чтобы быть уверенным в своем здоровьем, сдавать анализы на уровень сахар в крови раз в несколько лет должен каждый человек.
(Пока нет )
Развитие и патогенез сахарного диабета
Комментариев:
Рейтинг: 54
Этиология и патогенез сахарного диабета помогают разобраться в причинах и механизме развития заболевания. Это позволяет найти оптимальное лечение. Главная причина возникновения недуга — недостаток инсулина в организме человека. Успешное лечение сахарного диабета в полной мере зависит от воздействия на все составные части патогенеза.
Множественные исследования помогают точно установить тот ряд этиологических факторов и патофизиологических процессов, что ведет к гипергликемии.
Данный недуг характеризуется синдромом хронической гипергликемии, который возникает в результате недостатка инсулина и приводит к нарушению углеводного обмена, а в дальнейшем — всех систем и органов. Главными причинами являются генетическая предрасположенность и патофизиологическая гетерогенность. Исходя из этого выделяют два типа заболевания сахарный диабет:
- инсулинозависимый;
- инсулинонезависимый.
Патогенез сахарного диабета 1 типа
Важной стадией патогенеза диабета 1 типа является повышенная активность Т-лимфоцитов, которые разрушают специфические антигены, имеющиеся на Р-клетках органов больного. Клетки Т-лимфоциты способствуют постепенной деструкции В-клеток через пополнение пула Т и В лимфоцитов, макрофагов и цитокинов.
Изучая поджелудочную железу морфологическим способом, можно выявить воспалительный инфильтрат из мононуклеарных клеток, которые не выходят за пределы островков. Этот процесс называют инсулитом. Можно сделать вывод, что через несколько лет наступит полная деструкция В-клеток.
Проводя расширенный биохимический анализ крови, можно выявить в сыворотке аутоантитела высокого титра. Антигены, экспрессируемые с В-клеткой, становятся мишенями на пути аутоиммунной атаки. Они включают инсулин, протеин с молекулярной массой 64 килодальтона.
Что приводит в действие Т-клетки, пока неизвестно, но влияние окружающей среды, факторы которой по антигенному составу идентичны аутоантигену, доказано. Извне к нам попадают вирусы, токсины, продукты питания.
Т-клетки, которые активно сопротивляются антигенам из окружающей среды, тут же реагируют с другими антигенами на поверхности В-клеток (молекулярная мимикрия).
Наследственная предрасположенность диабета 1 типа небольшая. Только в 35% случаев больных недугом можно выявить именно эту причину. Если больна мама, то ребенок может иметь эту форму заболевания только в 1-2% случаев, а если отец — 4-5%. Часто сахарный диабет 1 типа сочетается с болезнью Аддисона, аутоиммунным тиреоидитом, витилиго, алопецией, ревматическими заболеваниями, болезнью Крона.
Если бета-клетки разрушаются в 90%, то недуг переходит в манифестную форму. Она может быть более или менее интенсивна в зависимости от внешних факторов.
У детей и молодых людей течение болезни с момента ее проявления может пройти за несколько недель. У людей старше 45 лет сахарный диабет 1 типа протекает латентно. Его называют диабетом взрослых LADA.
Дефицит инсулина — вот главный признак патогенеза диабета 1 типа. Глюкоза перестает попадать в мышечную и жировую ткань, возникает энергетическая недостаточность. Эти причины отклонений приводят к протеолизу и липолизу. Человек теряет массу тела.
Повышенный сахар в крови вызывает осмотический диурез, обезвоживание всего организма. Активируется процесс глюкогенеза. Кортизол, глюкоган, соматотропин начинают продуцироваться. Липосинтетическая способность печени подавляется и свободные жирные кислоты включаются в кетогенез.
Если данные явления нарастают, то возникает коматозное состояние.
Патогенез сахарного диабета 2 типа
Гетерогенная патология с комплексом метаболических нарушений — основная причина диабета 2 типа. При этом появляется инсулиновая резистентность, а функция бета-клеток имеет неудовлетворительные показатели различной степени выраженности. Ученые доказали, что причинами сахарного диабета 2 типа являются генетические и внешние факторы:
- диабет у родителей и близких родственников;
- малоподвижный образ жизни;
- постоянное нервное истощение;
- питание, богатое жирами и трудноусвояемыми углеводами;
- повышенный уровень глюкозы.
Часто у больных диабетом 2 типа происходит мутация гена гексокиназы. Он играет первостепенную роль в процессе образования глюкозы из белков и жиров в печени и инсулина в поджелудочной железе. Иногда гены сахарного диабета 2 типа находятся в 11 хромосоме.
Негенетические факторы включают снижение чувствительности рецепторов к инсулину в пожилом возрасте, ожирение, переедание и малоподвижный образ жизни, артериальную гипертензию, дислипопротеидемию, голодание у детей младшего школьного возраста, стресс, беременность, синдром Иценко-Кушинга, диэнцефальный синдром, акромегалию, феохромоцитому, тиреотоксикоз. Доказано, что у однояйцевых близнецов сахарный диабет 2 типа развивается в 99% случаев.
Если в организме недостаток инсулина, то нарушаются все виды обмена. Висцеральные адипоциты имеют повышенную чувствительность к катехоламинам и их липолитическому воздействию. Активируется процесс липолиза. В кровь поступает большое количество свободных жирных кислот.
Происходит реэстерификация свободных жирных кислот до триглицеридов. Если жирные кислоты утилизируют скелетные мышцы, то наступает инсулинорезистентность. При этом миоциты не уничтожают глюкозу, уровень сахара в крови повышается.
Проявлением таких нарушений является гипергликемия и гликозурия.
Причиной возникновения гликемии является медленная гексокиназная реакция и синтез гликогена, повышенная активность образования глюкозы в печени. Малоподвижный образ жизни ведет к инсулинорезистентности. Миоциты не могут переносить ГЛЮТ-4, возникает повышение концентрации жирных кислот.
Нарушение процессов фосфорилирования глюкозы приводит к гликозурии. Повышенное потребление воды является следствием полиурии. Липолиз и завышенное образование кетоновых тел влечет за собой ожирение печени. Нарушается белковый обмен и возникает отрицательный азотистый баланс.
Патогенез гестационного диабета
Этот вид недуга называют диабетом беременных. Различные нарушения углеводного обмена, возникающие при беременности, и есть предпосылки развития заболевания. Происходит нарушение толерантности к глюкозе, но диабетом это состояние назвать нельзя. Но если уровень глюкозы, взятой из проб крови натощак, очень высок, то это признаки классического диабета.
Патогенез гестационного сахарного диабета напоминает по своим симптомам диабет 2 типа. Возникает инсулинорезистентность. К причинам ее развития относят:
- плацентарный синтез стероидных гормонов;
- повышенный уровень кортизола;
- изменение метаболизма и тканевого эффекта инсулина;
- разрушение инсулина почками;
- активация инсулиназы плаценты.
Потребность в инсулине превышает резервы бета-клеток поджелудочной железы, что способствует развитию гипергликемии.
Гестационный сахарный диабет возникает во второй половине беременности. После родов это заболевание проходит, но иногда может мутировать в диабет 1 типа и 2 типа.
Это заболевание характеризуется тем, что провоцирует развитие большого плода. Прохождение его по родовым путем затрудняется, есть риск травмы мамы и ребенка. Поэтому приходится делать кесарево сечение.
У новорожденного не исключают возникновения нарушений углеводного обмена, но пороки органов исключаются. Этих осложнений удастся избежать, если провести раннюю диагностику, где проявится этиология сахарного диабета.
Тогда нужно начать своевременное лечение.
http://www.youtube.com/watch?v=8VzEwGnreqg
Соблюдая их, пациент победит последствия недуга, которые не дают полноценно жить и работать. Не пренебрегайте этими простыми правилами, и организм отплатит вам крепким здоровьем.
Клинический пример манифеста сахарного диабета 1 типа с развитием множественных осложнений у детей дошкольного возраста
Описаны два клинических случая спровоцированного вирусной инфекцией тяжелого манифеста сахарного диабета 1 типа с развитием кетоацидотической комы, поражением центральной нервной системы, потерей зрения, геморрагическим инсультом, острой почечной недостаточностью. Своевременно назначенная комплексная терапия позволила добиться улучшения состояния обоих детей дошкольного возраста и избежать летального исхода.
Таблица. Триггеры сахарного диабета 1 типа
Сахарный диабет (СД) – заболевание обмена веществ различной этиологии, которое характеризуется хронической гипергликемией, возникающей в результате нарушения секреции или действия инсулина либо обоих факторов одновременно (определение ISPAD, 2000) [1, 2].
Это наиболее распространенное из всех эндокринных заболеваний, число больных которым с каждым годом увеличивается. В 1994 г. на планете было зарегистрировано 110,4 млн больных СД, к 2006 г. их количество увеличилось более чем вдвое и составило 230 млн, а по прогнозам на 2025 г. достигнет 350 млн.
Ежегодный прирост вновь выявленных случаев заболевания составляет 6–10%, это число удваивается каждые 10–15 лет [3].
В Москве распространенность СД 1 типа составляет 5,6 на 1000 населения, что более чем в 6 раз ниже, чем в Финляндии (35,5 на 1000). По данным регистра Московской области, распространенность СД 1 типа составляет 50,8 на 100 тыс.
детского населения, при этом возрастные пики приходятся на 3–6 и 10–14 лет. СД представляет собой неоднородную группу заболеваний, различных по этиологии, патогенезу, клиническому течению и подходам к терапии.
В соответствии с классификацией Всемирной организации здравоохранения (ВОЗ, 1995) выделяют две основные формы СД:
- инсулинзависимый сахарный диабет – СД 1 типа;
- инсулиннезависимый сахарный диабет – СД 2 типа.
В происхождении СД 1 типа, удельный вес которого в общей структуре заболеваемости СД не превышает 10–15%, ведущую роль играют аутоиммунные механизмы повреждения эндокринной ткани поджелудочной железы, индуцированные вирусной инфекцией на фоне нарушений иммунитета, которые приводят к гибели бета-клеток, абсолютному дефициту инсулина и нарушению утилизации глюкозы. Представление о СД 1 типа как об аутоиммунном заболевании сформировалось в 1970-е гг., когда были обнаружены антитела к антигенам бета-клеток и открыто явление аутоиммунной агрессии против клеток поджелудочной железы, в котором участвуют как клеточные, так и гуморальные звенья иммунитета. Несколько позже были получены данные об ассоциации СД 1 типа с антигенами системы HLA (human leukocyte antigens – лейкоцитарные антигены человека), которые участвуют в регуляции иммунного ответа. Трансплантация поджелудочной железы больному СД от здорового монозиготного близнеца привела к 6–7-месячной полной ремиссии заболевания, которая затем вновь сменилась рецидивом диабета. При биопсии трансплантата была обнаружена селективная деструкция островковых клеток. Все это позволило сделать вывод об аутоиммунной природе СД 1 типа [1].Несмотря на большое число исследований, патогенез СД 1 типа во многом неясен. В настоящее время преобладает концепция об участии триггеров, которые индуцируют аутоиммунные процессы (табл.).Клинические проявления заболевания зависят от возраста ребенка и длительности течения СД 1 типа. Для детей младшего возраста характерно острое начало, с быстрым нарастанием симптоматики до развития кетоацидоза и, в отсутствие своевременной диагностики, кетоацидотической комы. У детей среднего и старшего возраста заподозрить СД 1 типа можно по основным симптомам: полиурии, полидипсии, полифагии, снижению массы тела, запаху ацетона в выдыхаемом воздухе. При развитии симптоматики СД 1 типа отмечаются повышение уровня гликемии крови выше 11,1 ммоль/л, глюкозурия, кетонурия. Определение уровня С-пептида в сыворотке крови позволяет оценить функциональное состояние бета-клеток. Базальный уровень С-пептида у здоровых детей составляет 0,28–1,32 пг/мл. При СД 1 типа его уровень значительно снижен. Определение гликированного гемоглобина является одним из основных методов диагностики степени компенсации углеводного обмена.
Сахарный диабет 1 типа – заболевание, в основе которого лежит абсолютная инсулиновая недостаточность, обусловленная аутоиммунным разрушением клеток поджелудочной железы, продуцирующих инсулин. В настоящее время введение инсулина является единственным патогенетическим методом его лечения. Отсутствие собственного инсулина у больных СД 1 типа обусловливает назначение инсулиновых препаратов для замещения физиологической секреции гормона. Для этого используются человеческие генноинженерные препараты инсулина: комбинация пролонгированного инсулина в двух инъекциях и короткого инсулина не менее трех инъекций.
Препараты инсулина по длительности действия можно разделить на три группы – инсулины короткого действия, пролонгированные препараты инсулина и комбинированные препараты, состоящие из инсулина короткого и пролонгированного действия. Инсулины короткого действия имитируют эндогенную быструю секрецию инсулина в ответ на прием пищи.
Пролонгированные инсулины замещают базальную секрецию инсулина и обеспечивают поддержание стабильной гликемии ночью и в периоды между приемами пищи. Комбинированные препараты, соответственно, обладают свойствами обоих типов.В современной диабетологии, за более чем 90-летний период применения, достигнут большой прогресс в понимании особенностей и механизмов действия инсулина.
Однако отличный от физиологического путь введения экзогенного инсулина порождает целый ряд проблем. Это несвоевременное поступление в организм и дефицит инсулина в печени, периферическая гиперинсулинемия, дефицит гликогена в печени, активация липолиза, глюконеогенеза, жировой гепатоз и высокий риск развития гипогликемий.
Препараты инсулина отличаются по своим характеристикам – времени начала, пика и окончания действия, не соответствующим физиологическому ритму секреции этого гормона. Короткие инсулины действуют дольше необходимого времени и требуют «перекуса» между основными приемами пищи [4].
Решить этот вопрос позволило создание и внедрение в практику инсулинов ультракороткого действия, наиболее приближенного к нормальной физиологической секреции инсулина. С 1995 г. используется аналог инсулина лизпро, несколько позже появились еще два препарата с ультракороткой активностью – инсулин аспарт и инсулин глулизин.
Длительность действия ультракоротких инсулинов обусловлена скоростью их всасывания из места инъекции. Короткие инсулины состоят из шести молекул – гексамеров. Вследствие этого введенный инсулин медленно всасывается. Бóльшая часть молекул ультракороткого инсулина находится в виде мономеров, чем и объясняется их быстрое всасывание.
При их использовании облегчается возможность синхронизации пика действия парентерально введенного инсулина с пиком постпрандиальной гликемии. Однако назначение даже самых современных препаратов инсулина не решает проблему достижения компенсации СД. Лечение должно быть комплексным и включать следующие компоненты:
- инсулинотерапию;
- диету;
- физические нагрузки;
- самоконтроль;
- психологическую помощь (для достижения комплаентности пациента) [5].
Каждый из этих факторов является важной составляющей реабилитационных мероприятий. При нестабильном течении СД могут развиваться осложнения: диабетический кетоацидоз и кетоацидотическая кома, диабетическая полинейропатия, прогрессирующие ангиопатии (ретино-, нефропатия).
В дебюте СД 1 типа на фоне гипергликемии и инсулиновой недостаточности прогрессируют явления кетоацидоза, сопровождающиеся дегидратацией, гиповолемией и электролитными нарушениями. Это приводит к снижению системного артериального давления и уменьшению перфузии в жизненно важных органах (головной мозг, сердце, почки).
Критическое снижение почечного кровотока вызывает развитие острой почечной недостаточности. В патогенезе поражения центральной нервной системы при диабетическом кетоацидозе ведущую роль играет дегидратация нейронов головного мозга на фоне гиперосмолярности плазмы. Клинически это проявляется разнообразными неврологическими нарушениями, как общемозговыми (сопор, кома), так и очаговыми.
Ниже представлены два клинических случая развития ранних и поздних осложнений сахарного диабета 1 типа в дебюте заболевания. Ранний возраст детей, тяжесть течения, наличие множественных осложнений обусловливали необходимость назначения индивидуальных схем инсулинотерапии на всех этапах наблюдения за детьми (реанимационное отделение, педиатрическое отделение, поликлиника).Больная П., 2007 г.
р., поступила по экстренным показаниям в детское реанимационное отделение Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского (МОНИКИ) 3 октября 2012 г. в крайне тяжелом состоянии с манифестом СД 1 типа. Больна с сентября 2012 г., когда на фоне острой вирусной инфекции появились жажда, полиурия, потеря массы тела, боли в животе.
Была осмотрена участковым педиатром, назначено симптоматическое лечение. Состояние ребенка ухудшалось, и 24 сентября 2012 г. ребенок госпитализирован в детское соматическое отделение по месту жительства с диагнозом «острый фаринготрахеит, гастрит». Однако 26 сентября 2012 г. при обследовании выявлена гипергликемия до 12,3 ммоль/л.
Состояние ребенка на фоне лечения (антибактериальная терапия, симптоматическая терапия, инфузионная терапия) – с отрицательной динамикой. С 30 сентября 2012 г. отмечено резкое ухудшение состояния: бледность, вялость, заторможенность, сопор.
В этот же день девочка в тяжелом состоянии (уровень гликемии 16–19 ммоль/л) переводится в реанимационное отделение по месту жительства, где установлен диагноз сахарного диабета 1 типа, начата инсулинотерапия. На фоне проводимой терапии 2 октября 2012 г. отмечалась остановка сердечной деятельности и дыхания, судорожный синдром.
Уровень гликемии колебался в пределах 3,7–36 ммоль/л, а 3 октября 2012 г. в крайне тяжелом состоянии с диагнозом «сахарный диабет, 1 тип, впервые выявленный, стадия декомпенсации, тяжелое течение; кетоацидотическая кома» девочка переведена в детское реанимационное отделение МОНИКИ для дальнейшего лечения.
При поступлении – без сознания, на искусственной вентиляции легких.
Гипергликемическая кома I. Отек головного мозга. Лихорадка. Кожные покровы субиктеричные. Отмечается пастозность лица, передней брюшной стенки, нижних конечностей. В легких ослабление дыхания слева. Пульс 98 уд/мин. Артериальное давление 90/60 мм рт. ст. Тоны сердца приглушены, ритмичные. Живот мягкий, вздут. Печень + 2,0 см из-под края реберной дуги, селезенка + 1,0 см.
В анализе крови лейкоцитоз до 24,8 × 109/л, общий белок 57 г/л, креатинин 252 мкмоль/л, креатинкиназа 869 Ед/л, альфа-амилаза 362 Ед/л, С-реактивный белок (СРБ) 41,6 мг/л. Уровень гликемии при поступлении – 47,7 ммоль/л. На рентгенограмме органов грудной клетки – признаки левосторонней пневмонии. По данным электрокардиограммы (ЭКГ) выявлена субэндокардиальная ишемия миокарда левого желудочка, при ультразвуковом исследовании (УЗИ) органов брюшной полости обнаружены камни в желчном пузыре, вторичные изменения поджелудочной железы.
На 7-е сутки пребывания в отделении на фоне стабилизации состояния у девочки отмечалась полная потеря зрения. В экстренном порядке проведено обследование: транскраниальное дуплексное сканирование сосудов головного мозга – без патологии.
По данным рентгеновской компьютерной томографии (РКТ) и магнитно-резонансной томографии (МРТ) головного мозга отек и абсцесс головного мозга не выявлены, но в левой лобной доле обнаружен небольшой участок накопления контрастного вещества (очаг ишемии).
Консультирована неврологом, диагностирована дисциркуляторно-дисметаболическая полинейропатия с хиазмальным синдромом, окулистом – амавроз на фоне гипоксического поражения центральной нервной системы, кардиологом – миокардиодистрофия, детским хирургом – желчнокаменная болезнь.
Клинический диагноз – «Сахарный диабет, 1 тип, впервые выявленный, стадия декомпенсации, тяжелое течение. Кетоацидотическая кома. Энцефалопатия смешанного генеза (дисметаболическая, дисциркуляторная). Задняя ишемическая нейропатия обоих глаз. Хиазмальный синдром. Отек головного мозга. Миокардиодистрофия. Септицемия.
Левосторонняя пневмония, дыхательная недостаточность II ст. Токсико-метаболическая нефропатия. Инфекция мочевыводящих путей. Желчнокаменная болезнь (конкременты желчного пузыря). Вторичные реактивные изменения поджелудочной железы». Проводимая терапия:
Состояние девочки значительно улучшилось: стабилизировался уровень гликемии, нормализовались лабораторные показатели, восстановилось зрение. С рекомендациями по дальнейшему лечению пациентка была выписана домой под наблюдение детского эндокринолога по месту жительства.
Клинический случай 2
Больная М., 2007 г.р., поступила по экстренным показаниям в детское реанимационное отделение МОНИКИ 7 ноября 2012 г. в крайне тяжелом состоянии с диагнозом «сахарный диабет 1 типа, впервые выявленный; кетоацидотическая кома; отек головного мозга; острая почечная недостаточность». Больна с октября 2012 г.
, когда появились жажда, полиурия, потеря массы тела, боли в животе, одышка. Участковым педиатром госпитализирована в соматическое отделение по месту жительства с манифестом СД 1 типа.
В связи с прогрессирующим ухудшением состояния переведена сначала в реанимационное отделение по месту жительства, а затем в детское реанимационное отделение МОНИКИ.
Состояние при поступлении в МОНИКИ крайне тяжелое. Без сознания. На искусственной вентиляции легких. Гипергликемическая кома III. Отек головного мозга. Лихорадка.
Отмечается выраженная отечность лица, век, рук, передней брюшной стенки, нижних конечностей. Кожные покровы субиктеричные. В легких ослабление дыхания с обеих сторон. Пульс 102 уд/мин. Артериальное давление 115/60 мм рт. ст. Тоны сердца приглушены, ритмичные. Живот мягкий, вздут. Печень + 5,0 см из-под края реберной дуги, селезенка + 2,0 см.
Анурия. В анализе крови лейкоцитоз до 13,7 × 109/л, общий белок 51 г/л, креатинин 279 мкмоль/л, мочевина 24,1 ммоль/л, мочевая кислота 855 мкмоль/л, СРБ 27,36 мг/л. Уровень гликемии при поступлении – 27 ммоль/л.
На рентгенограмме органов грудной клетки – признаки двустороннего пневмоторакса, двусторонней пневмонии.
При МРТ головного мозга в задних отделах мозга определяются множественные очаги и участки геморрагии, больше справа, асимметрия диаметров и интенсивности МР-сигнала от сегментов передних мозговых артерий.
При УЗИ органов брюшной полости выявлены камни желчного пузыря, гепатомегалия, вторичные изменения поджелудочной железы. На 21-е сутки пребывания в отделении на фоне стабилизации состояния у пациентки отмечалась полная потеря зрения. Ребенок наблюдался неврологом, офтальмологом, детским хирургом.
Клинический диагноз – «Сахарный диабет, 1 тип, впервые выявленный, стадия декомпенсации, тяжелое течение. Кетоацидотическая кома. Энцефалопатия смешанного генеза (дисметаболическая, дисциркуляторная). Геморрагический инсульт в бассейне задних мозговых артерий. Правосторонний гемипарез. Отек головного мозга. Задняя ишемическая нейропатия обоих глаз. Острая почечная недостаточность.
Двусторонняя пневмония. Двусторонний пневмоторакс, дыхательная недостаточность III ст. Желчнокаменная болезнь (конкременты желчного пузыря). Вторичные реактивные изменения поджелудочной железы. Трофические нарушения мягких тканей головы и нижних конечностей. Множественный кариес. Герпетическая инфекция».
Ребенку на фоне инсулинотерапии проводилось внутривенное капельное введение инсулина, а далее подкожное введение инсулина ультракороткого действия НовоРапид (0,7 Ед/кг) и пролонгированного действия Левемир (0,5 Ед/кг), проводилась массивная антибактериальная терапия, включающая такие препараты, как Зивокс, Цефтриаксон, Амикацин, Меронем, Метрогил; противовирусная, противогрибковая, инфузионная терапия, симптоматическая терапия Урсосаном, препаратами ферментов, биопрепаратами, Панангином, иммуномодуляторами, физиолечение. Проведено 5 сеансов заместительной почечной терапии (ультрафильтрация). Состояние девочки улучшилось, восстановилось зрение, стабилизировался уровень гликемии, разрешилась пневмония, на контрольном МРТ-исследовании головного мозга отмечалась положительная динамика.
Приведенные клинические примеры демонстрируют тяжелый манифест СД 1 типа с развитием кетоацидотической комы, поражением центральной нервной системы, потерей зрения, геморрагическим инсультом, развитием острой почечной недостаточности. В обоих случаях дебют сахарного диабета был спровоцирован вирусной инфекцией. Индивидуальная комплексная терапия, вовремя назначенная, позволила добиться улучшения состояния этих детей и избежать летального исхода.
- КЛЮЧЕВЫЕ СЛОВА: сахарный диабет, сахарный диабет 1 типа, кетоацидотическая кома, детская эндокринология, эндокринология